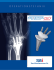
artirem - Guerbet
Transcription
artirem - Guerbet
® ARTIREM Gadotersäure DAS MR-Kontrastmittel für die direkte MR-Arthrographie Danksagung Einen besonderen Dank richten wir an die externen Verfasser der einzelnen Kapitel. Besonders hervorzuheben sind dabei die Beiträge und Anregungen der Herren Prof. Dr. Bohndorf (Klinik für Radiologie und Neuroradiologie am Klinikum Augsburg), Prof. Dr. Hodler, Dr. Duc (Universitätsklinikum Balgrist, Zürich, Schweiz) und Dr. Fröhlich (Guerbet, Schweiz). Hinweis Die praktischen Empfehlungen im Kapitel VI gehen über die knappen Fachinformationstexte von ARTIREM® hinaus. Sie spiegeln die langjährige, fundierte Erfahrung und Praxis des Universitätsklinikums Balgrist aus Zürich in der direkten MR-Arthrographie wieder. Maßgeblich für die Anwendung von ARTIREM® sind ausschließlich die Informationen in der jeweils aktuellen Fachinformation. Zum Geleit Die direkte MR-Arthrographie hat es immer noch schwer, ihr diagnostisches Potential ist noch lange nicht ausgeschöpft. Notorisch wird sie mit dem Etikett „invasiv“ versehen. Dabei ist die Datenlage eindeutig. In annähernd 30 prospektiven Studien seit 1987 [1] mit Arthroskopie bzw. offener Operation als Goldstandard konnte die hohe diagnostische Treffsicherheit der MR-Arthrographie belegt werden. Insbesondere Fragestellungen an der Schulter (labroligamentärer Läsionen? oder Reruptur der Rotatorenmanschette im postoperativen Follow-up?) haben sich dabei als häufige und dankbare Indikationen herauskristallisiert. Aber auch das Handgelenk mit der Frage nach intrinsischen Bandläsionen bzw. TFCVerletzungen spielt zahlenmäßig eine große Rolle. Abklärungen mittels direkter MR-Arthrographie betreffen das Hüftgelenk (Labrum-/Knorpelläsionen), das Kniegelenk (Evaluation des operierten Meniskus) sowie das OSG (chronische Instabilität) und Ellenbogengelenk (Kollateralbandschaden). Dabei profitiert die direkte MR-Arthrographie vom guten intrinsischen Gewebekontrast des MRT, der durch die Füllung des Gelenkes mit einem 2-3 MR-positiven Kontrastmittel nochmals deutlich gesteigert werden kann. Dies ist auch der große Vorteil gegenüber der indirekten MR-Arthrographie nach intravenöser Kontrastmittelgabe, da keine Diffusion des Kontrastmittels in das Gelenk abgewartet werden muss, die insbesondere in großen Gelenken sehr inhomogen und wenig vorhersagbar ablaufen kann. Erst durch die direkte Einspritzung gelingt zudem eine suffiziente Gelenkdistension, die für die Detektion von labroligamentären Veränderungen oder Knorpelläsionen eine Conditio sine qua non darstellt. Die erhöhte diagnostische Sicherheit, die klaren Aussagen sind jedoch zweifelsohne mit einem erhöhten Aufwand verbunden: Die durchleuchtungs- oder sonographiegesteuerte Einbringung des Kontrastmittels ist in der Mehrzahl der Fälle der sicherste Weg der Gelenksondierung, speziell am Handgelenk, an Schulter und Hüfte. Damit müssen verschiedene Arbeitsplätze logistisch und zeitlich miteinander koordiniert werden. Trotzdem möchte ich zum verstärkten Einsatz der Arthrographie in Kombination mit Schnittbildverfahren ermutigen. Die Ergebnisse lohnen die Mühe. Brauchen wir eine industriell vorgefertigte Kontrastmittelspritze? Hier werden sich die Geister – nicht nur aus finanziellen Gründen – scheiden. Allerdings garantiert eine gebrauchsfertige Lösung zwei nicht zu verkennende Vorteile. Es ist ein fixes Mischungsverhältnis mit weitgehend konstantem intraartikulären Kontrast garantiert, auch wenn die oftmals geübte Selbstmixtur unter exakter Einhaltung bestimmter Mischungsverhältnisse ebenfalls gute Ergebnisse in der Routine zeigt. Noch wichtiger erscheint mir jedoch die Prophylaxe der einzig relevanten Komplikation der Arthrographie, der septischen Arthritis. Das Risiko wird nach Sammelstatistiken mit 0,01 % angegeben und ist damit sehr gering [2]. Das Bessere ist der Feind des Guten. Es gibt keinen Grund, die Bemühungen um eine weitere Senkung der genannten Infektionszahlen einzustellen. Eine vorgefertigte sterile Lösung für die MR-Arthrographie ist für mich dazu ein Beitrag. Der direkten MR-Arthrographie auf der Basis gezielter Fragestellungen und gesicherter Indikation [1] ist eine zunehmende Verbreitung zu wünschen. Prof. Dr. Klaus Bohndorf Direktor der Klinik für Diagnostische Radiologie und Neuroradiologie Augsburg Inhaltsverzeichnis Zum Geleit III - Pharmakokinetik I - Dosierung und Verabreichung und Handelsformen Verabreichung beim Menschen Intraartikuläre Verabreichung beim Tier Andere Pharmakokinetische Parameter Allgemein Dosierung Mischbarkeit mit Jod 6 6 6 II - Chemische und Pharmazeutische Angaben Pharmakodynamische Eigenschaften Rezeptur des pharmazeutischen Präparates Physikalisch-chemische Eigenschaften Physikalisch-chemische Unverträglichkeiten Interaktionen mit komplexometrischen Calciumbestimmungen im Serum Haltbarkeit und besondere Lagerungshinweise 4-5 7 8 8 8 8 8 9 9 9-10 IV - Präklinische Daten zu Sicherheit Toxizität Teratologie Mutagenes Potential Einfluss auf die Chondrozyten Lokale Verträglichkeit Allgemeine Verträglichkeit und Laborparameter 10 10 11 11 11 11 V – Kontraindikationen und Vorsichtsmaßnahmen Gegenanzeigen Warnhinweise und Vorsichtsmaßnahmen für die Anwendung Überempfindlichkeit 12 12 12-13 VI – Untersuchungstechnik – Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele – Fehlerquellen Allgemein Direkte MR-Arthrographie Direkte MR-Arthrographie Hüftgelenks Direkte MR-Arthrographie Handgelenks Direkte MR-Arthrographie Direkte MR-Arthrographie Sprunggelenks (OSG) Direkte MR-Arthrographie Ellenbogens der Schulter des 14-15 16-21 22-25 des 26-29 des Knies des Oberen 30-33 34-37 des 38-41 VII - ARTIREM® – Ideal für die direkte MR-Arthrographie dank einer GdKonzentration von 0,0025 mmol/ml Was beeinflusst den Kontrast Warum stellt ARTIREM® 0,0025 mmol/ml die optimale Konzentration dar Warum ist ARTIREM® auch aus pharmazeutischer Sicht optimal 42-47 47-48 VIII - Klinischer Einsatz von ARTIREM® 49 49 IX - Klinische Erfahrung und Verträglichkeit Präklinische Daten Klinische Übersicht Diagnostische Effizienz Klinische Verträglichkeit 50-51 51-53 53-56 56-58 LITERATUR 59-65 I - Dosierung, Verabreichung und Handelsform Allgemein ARTIREM 0,0025 mmol/ml ist eine Injektionslösung in Fertigspritzen (20 ml). ARTIREM® wird unter streng aseptischen Bedingungen intraartikulär injiziert. Das Arzneimittel ist nur zur einmaligen Anwendung bestimmt. Restmengen sollten verworfen werden. Eine optimale Bildgebung erhält man innerhalb von 45 Minuten nach der Injektion. Die optimale Bildsequenz ist T1-gewichtet (siehe auch Kapitel VI und VII). ® Dosierung Die injizierte Dosis ist so zu wählen, dass sie eine leichte Extension der Gelenkkapsel ohne Überdruck bewirkt. Die empfohlene Dosierung ist abhängig von dem zu untersuchenden Gelenk und dessen Größe. Die intraartikuläre Injektion von ARTIREM® in infizierte Gelenke sollte vermieden werden. Gelenk Schulter 5 bis 25 ml Hüfte 5 bis 25 ml Ellbogen 4 bis 10 ml Knie 6-7 Empfohlene Details 20 bis 40 ml Handgelenk 3 bis 9 ml Knöchel 4 bis 19 ml Da keine klinischen Erfahrungen mit Kindern vorliegen, darf ARTIREM® bei Kindern und Jugendlichen (< 18 Jahren) nicht angewendet werden. Mischbarkeit mit Jod Wenn die Verabreichung eines radiologischen Kontrastmittels notwendig ist, um die richtige Nadelposition im Gelenk zu kontrollieren, sollte dieses Kontrastmittel vor der Anwendung von ARTIREM®, aber nicht gleichzeitig, injiziert werden, weil sonst die Wirksamkeit von ARTIREM® respektive des Iodkontrastmittels reduziert sein kann. Iodhaltige Kontrastmittel dürfen nicht gleichzeitig mit ARTIREM® angewendet werden, da sonst die Wirksamkeit von ARTIREM® reduziert sein kann. Zur Kontrolle der Nadelposition im Gelenk empfehlen wir Hexabrix 320 in der 10 ml Durchstechflasche. Hexabrix ist für die Arthrographie aller Gelenke zugelassen und aus diesem Grund besonders geeignet für die Punktionskontrolle. II- Chemische und Pharmazeutische Angaben Pharmakodynamische Eigenschaften ARTIREM ist ein paramagnetisches makrozyklisches Kontrastmittel für die Magnetresonanztomographie. Der pharmazeutisch wirksame Bestandteil die Gadotersäure vermittelt den kontrasterhöhenden Effekt. Dieser makrozyklische Gadoliniumkomplex, bestehend aus Gadoliniumoxid und 1,4,7,10Tetraazacyclododecan-N,N',N'',N'''-tetraessigsäure (DOTA) liegt als Megluminsalz vor und wurde für diagnostische Magnetresonanztomographie-Untersuchungen entwickelt. Das DOTA-Molekül weist Kohlenstoff- und Sauerstoffatome auf, die durch Stickstoffatome verbunden sind, was ihm eine dreidimensionale Struktur verleiht. Das Gadolinium-Ion wird vom DOTA-Molekül komplett umschlossen, so als wäre es in einem Käfig gefangen, und steht damit nicht länger zur Verfügung. Lediglich seine paramagnetischen Wirkungen bleiben erhalten. Röntgenkristallographische Untersuchungen des DOTA-Makrozyklus zeigen, dass das Gadolinium im Molekül wie in einer Höhle eingeschlossen ist. ® Die paramagnetische Wirkung (Molare Relaxivität) wird bestimmt durch die Beeinflussung der SpinGitter-Relaxationszeit (T1), ca. 3,68 mmol -1.L.sec -1, sowie die Spin-Spin-Relaxationszeit (T2), ca. 4,62 mmol -1.L.sec -1[20 MHz, 37° C] (Muller R. 1987). Die Konzentration der Gadotersäure 0,0025 mmol/ml entspricht einer Verdünnung von 1:200 der für intravenöse Anwendung verwendeten Konzentration. Diese Konzentration ist ausreichend für eine signifikante Verkürzung der T1-Relaxationszeit, auch nach weiterer Verdünnung durch einen Gelenkerguss. Die Verwendung T1-gewichteter Sequenzen führt zur Steigerung der Signalintensität im Gelenkraum, der dadurch eine hellere Farbe annimmt (intraartikuläre Strukturen wie Hyalin und Faserknorpel, Bänder, Sehnen und Gelenkkapsel). Die normale Synovialflüssigkeit unterscheidet sich in ihrem Signalverhalten auf T1-gewichteten Bildern nicht von anderen anatomischen Strukturen (außer Faserknorpel). Erst durch die intraartikuläre Anwendung der Gadotersäure 0,0025 mmol/ml wird der Kontrast wesentlich besser dargestellt. Gd-DOTA Strukturformel Gd-DOTA II- Chemische und Pharmazeutische Angaben Rezeptur des pharmazeutischen Präparates Physikalisch-chemische Unverträglichkeiten 1 ml Injektionslösung enthält 1,397 mg Gadotersäure (als Megluminsalz), entsprechend 0,0025 mmol Gadotersäure mit 0,39 mg Gadolinium. Wechselwirkungen mit anderen Arzneimitteln wurden nicht beobachtet. Spezifische Studien zu Arzneimittelwechselwirkungen wurden nicht durchgeführt. ARTIREM® sollte nicht mit anderen Verbindungen gemischt werden. 20 ml Injektionslösung enthalten 27,932 mg Gadotersäure (als Megluminsalz), entsprechend 0,05 mmol Gadotersäure mit 7,86 mg Gadolinium. Sonstige Bestandteile: Meglumin, Natriumchlorid, Natriumhydroxid (E 524) zur pH-Wert-Einstellung, Salzsäure 0,1 N (E 507) zur pH-Wert-Einstellung, Wasser für Injektionszwecke. Physikalisch-chemische Eigenschaften ARTIREM® Injektionslösung in Fertigspritzen ist eine klare, farblose bis hellgelbe Lösung. Physikalisch-chemische Eigenschaften Kontrastmittelkonzentration 1,397 mg/ml Gadotersäure 0,0025 mmol/ml Osmolalität bei 37° C Viskosität bei 20° C 285 mOsm/kg H2O 1,02 mPa.s Viskosität bei 37° C 0,71 mPa.s pH 6,0 – 9,0 Tabelle 1: Physikalisch Chemische Eigenschaften 8-9 Interaktionen mit komplexometrischen Bestimmungsmethoden des Calciumspiegels im Serum Unabhängig von der eingesetzten Methode zur Bestimmung des Calciumspiegels im Serum (o-Cresolphthalein oder Methylthymolblau) wurden keine Interaktionen zwischen Gadotersäure 0,5 mmol/ml und dem Reagenz beobachtet (UVSpektrometrie) [1]. Haltbarkeit und besondere Lagerungshinweise Dauer der Haltbarkeit 3 Jahre Nach dem ersten Öffnen sollte das Arzneimittel sofort verwendet werden. Besondere Lagerungshinweise: Nicht einfrieren. III- Pharmakokinetik Verabreichung beim Menschen Intraartikuläre Verabreichung beim Tier Die pharmakologischen Eigenschaften der Gadotersäure nach intravenöser Anwendung von Dosen, die bedeutend höher waren als die intraartikulär injizierten Dosen, wurden gründlich untersucht. Nach intraartikulärer Injektion verteilt sich die Verbindung in den Gelenkraum und diffundiert in die anliegenden Gewebe. Eine marginale Absorption in den Gelenkknorpel ist vollständig reversibel. Nach der Verteilung in den extrazellulären Raum wird die Gadotersäure schnell (89 % nach 6 Stunden, 95 % nach 24 Stunden) in unveränderter Form durch glomeruläre Filtration über die Nieren ausgeschieden. Die über den Stuhl ausgeschiedene Dosis ist sehr gering. Es wurden keine Metaboliten nachgewiesen. [2] Die Eliminationshalbwertszeit beträgt ca. 1,6 Stunden bei Patienten mit normaler Nierenfunktion. Bei Patienten mit eingeschränkter Nierenfunktion ist die Eliminationshalbwertszeit verlängert, bei einer Kreatinin-Clearance von 30 – 60 ml/min bis auf ungefähr 5 Stunden und bei einer Kreatinin-Clearance von 10 – 30 ml/min bis auf ungefähr 14 Stunden. In Tierversuchen wurde gezeigt, dass Gadotersäure durch Dialyse entfernt werden kann. Eine pharmakokinetische Studie an Hunden zeigte, dass 2 und 24 Stunden nach intraartikulärer Injektion, 44 % und 97 % der Dosis über den Urin eliminiert wurden [3]. Andere Pharmakokinetische Parameter Bioverteilung Eine Analyse der Bioverteilung eine Stunde nach intravenöser Verabreichung an Ratten und Kaninchen zeigte, dass Gadotersäure (0,5 mmol/ml) die intakte Blut-Hirn-Schranke nicht passierte und kein Zielorgan aufwies. Schwangerschaft und Stillzeit Es liegen keine Daten über die Anwendung von ARTIREM® bei schwangeren Frauen vor. Bisher gibt es keine Hinweise auf eine schädigende Wirkung im Tierversuch. Die Plazentaschranke ist für ARTIREM® durchgängig. Das Arzneimittel sollte während der Schwangerschaft nicht angewendet werden, es sei denn, eine Anwendung ist absolut erforderlich. Daten über die Sekretion von ARTIREM® in die Muttermilch beim Menschen liegen nicht vor. Tierversuche ergaben nur eine geringfügige Sekretion in die Muttermilch. Wenn die Anwendung während der Stillzeit notwendig ist, sollte das Stillen mindestens 24 Stunden unterbrochen werden. IV- Präklinische Daten zur Sicherheit Auf Basis der üblichen Untersuchungen zur Toxizität bei wiederholter Verabreichung, zur Reproduktionstoxizität oder zur Genotoxizität ergaben die präklinischen Daten nach intravenöser Injektion der Gadotersäure keine besonderen Risiken für den Menschen. Toxizität Akute Toxizität Die LD50 wurde bei Mäusen nur nach intravenöser Verabreichung erreicht (LD50 =11,4 mmol/kg). Aufgrund der hohen Sicherheit von Gadotersäure (0,5 mmol/ml) konnte unter den Bedingungen der Studie die mittlere letale Dosis bei Ratten nicht erreicht werden (25 ml/kg, 2 ml/min). Bei einer intravenösen Effektivdosis von Gadotersäure (0,5 mmol/ml) im Rahmen der MRT von etwa 0,1 mmol/kg beträgt das Verhältnis der intravenösen LD50 zur Effektivdosis bei der Maus etwa 1:100 und liegt damit über den entsprechenden Werten, die unter vergleichbaren experimentellen Bedingungen in der Urographie und Angiographie für jodhaltige Kontrastmittel mit niedrigerer Osmolalität erzielt wurden (Werte von 30 bis 60) [4]. 10-11 Subakute Toxizität Die Ergebnisse der Studien zur subakuten Toxizität wurden unter deutlich schärferen Bedingungen gewonnen als sie in der klinischen Praxis gegeben sind (bis zum 420-fachen der klinischen Dosis in einem Monat) und zeigten, dass der in hohem Maße inerte makrozyklische Komplex unter chronischen Bedingungen keine besonderen Wirkungen hervorrief. Im Fall der direkten MR Arthrographie wird das Produkt intraartikulär mit einer sehr geringen Dosis gespritzt. Daraus ergibt sich, dass ARTIREM® bei den empfohlenen Dosen nicht toxisch ist. Teratologie Unter experimentellen Bedingungen bewirkte 0,5 mmol/ml Gadotersäure (i.v. Injektion) bei weiblichen Kaninchen und Ratten keine toxischen Effekte bei den Muttertieren sowie auch keine embryotoxischen oder teratogenen Wirkungen beim Fetus. Mutagenes Potential Alle Tests fielen negativ aus. Gadotersäure (0,5 mmol/l) zeigte keine zytotoxischen oder mutagenen Effekte bei den eingesetzten Reaktionssystemen. Einfluss auf die Chondrozyten Effekte von Gadotersäure auf die Entwicklungsfähigkeit von Kaninchen-Chondrozyten-Kulturen wurden bei 5 mmol/l und 50 mmol/l Gd-DOTA getestet. Es gab keinen Unterschied in der Entwicklungsfähigkeit zwischen behandelten Chondrozyten Kulturen und den nicht behandelten Kontrollgruppen. Lokale Verträglichkeit Die Studien zur lokalen Sicherheit der Gadotersäure nach intraartikulärer Injektion bei Hunden zeigten keine Auswirkungen auf Knochen, Knorpel oder die Zusammensetzung der Synovialflüssigkeit (siehe auch Kapitel IX). Allgemeine Verträglichkeit und Laborparameter Laborparameter Die biologische Verträglichkeit von Gadotersäure (0,5 mmol/ml) wurde an 178 Patienten untersucht. Es wurden nur sehr geringe Änderungen beobachtet, die innerhalb der Grenzen des Normalen lagen und keine klinische Bedeutung hatten. Insbesondere zeigten sich keine Veränderungen im Eisen-, Bilirubin- und Ferritin-Serumspiegel. Allgemeine Verträglichkeit In einer multizentrischen Studie zur Verträglichkeit von Gadotersäure (0,5 mmol/ml) an 4.169 Patienten wiesen nur 35 (0,84 %) Patienten unerwünschte Arzneimittelwirkungen auf (5,6). Diese unerwünschten Wirkungen waren in allen Fällen lediglich leichter Natur. V- Kontraindikationen und Vorsichtsmaßnahmen Gegenanzeigen Überempfindlichkeit gegen Gadotersäure, Meglumin oder andere gadoliniumhaltige Arzneimittel. Iodhaltige Kontrastmittel dürfen nicht gleichzeitig mit ARTIREM® angewendet werden, da sonst die Wirksamkeit von ARTIREM® reduziert werden kann. Warnhinweise und Vorsichtsmaßnahmen für die Anwendung ARTIREM® ist ausschließlich zur intraartikulären Injektion vorgesehen. Es ist darauf zu achten, dass keine versehentliche extraartikuläre Injektion erfolgt. ARTIREM® darf nicht subarachnoidal (oder epidural) injiziert werden. Die intraartikuläre Injektion von ARTIREM® in infizierte Gelenke sollte vermieden werden. Da keine klinischen Erfahrungen mit Kindern vorliegen, darf ARTIREM® bei Kindern und Jugendlichen (< 18 Jahren) nicht angewendet werden. Die für MRT-Untersuchungen üblichen Sicherheitsvorkehrungen sind zu beachten, wie z. B. der Ausschluss von Patienten mit Herzschrittmachern, ferromagnetischen Gefäßklips, Infusionspumpen, Nervenstimulatoren, Cochlearimplantaten oder bei Verdacht 12-13 auf metallische Fremdkörper im Körper, insbesondere im Auge. Überempfindlichkeit Wie auch bei anderen gadoliniumhaltigen Kontrastmitteln können Überempfindlichkeitsreaktionen auftreten. Die meisten dieser Reaktionen treten innerhalb einer halben Stunde nach Injektion des Kontrastmittels auf. Jedoch kann, wie auch bei anderen Kontrastmitteln derselben Klasse, das Auftreten von Spätreaktionen mit einer Latenz bis zu mehreren Tagen nicht ausgeschlossen werden. Patienten mit bekannter Überempfindlichkeit oder einer anamnetisch bekannten Kontrastmittelreaktion haben ein erhöhtes Risiko für eine schwerwiegende Reaktion. Vor der Injektion eines Kontrastmittels sollte der Patient über bestehende Allergien (z. B. Heuschnupfen, Urtikaria, Asthma) befragt werden. Bei solchen Patienten muss die Entscheidung zur Anwendung von ARTIREM® nach sorgfältiger Nutzen-Risiko-Abwägung getroffen werden. Von der Anwendung iodhaltiger Kontrastmittel ist bekannt, dass Überempfindlichkeitsreaktionen bei Patienten, die Betablocker erhalten, in verstärkter Form auftreten können, insbesondere wenn Bronchialasthma vorliegt. Diese Patienten sprechen möglicherweise nicht auf eine Standardbehandlung gegen Überempfindlichkeitsreaktionen mit BetaAgonisten an. Die Untersuchung sollte unter Aufsicht eines Arztes erfolgen. Wenn Überempfindlichkeitsreaktionen auftreten, muss die Zufuhr des Kontrastmittels sofort abgebrochen und – falls notwendig – eine spezifische Therapie eingeleitet werden. Um im Notfall unverzüglich Gegenmaßnahmen treffen zu können, sollten entsprechende Arzneimittel (z. B. Adrenalin und Antihistaminika), ein Trachealtubus und ein Beatmungsgerät griffbereit sein. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Allgemein Kontraindikationen Eine Arthrographie darf bei Verdacht auf einen floriden lokalen Infekt, sei er in den Weichteilen oder artikulär, nicht durchgeführt werden. Dabei geht es um die Verhinderung einer Infektübertragung aus den Weichteilen in das Gelenk bzw. um das Vermeiden einer intraartikulären Druckerhöhung bei infektiöser Arthritis. Bei einem QuickWert unter 50 % muss die Indikation zur Untersuchung kritisch diskutiert werden. Bei manifester Osteonekrose ist eine intraartikuläre Druckerhöhung schmerzhaft. Ausserdem ist der diagnostische Wert der direkten MR-Arthrographie bei dieser Pathologie oft beschränkt. Deshalb sollte in diesem Fall auf die intraartikuläre ARTIREM®-Injektion verzichtet werden. Patientenvorbereitung Der Patient trägt wie der Radiologie und das Assistenzpersonal einen Mundschutz. Die Reinigung und Desinfektion erfolgt breitflächig, dreimal, nach gängigen Desinfektionsregeln. Die 14-15 Umgebung der Punktionsstelle sollte steril abgedeckt werden, zum Beispiel mit einem mit einer Klebezone versehenen Lochtuch. Material Im Universitätsklinikum Balgrist, Zürich, wird ein steriles Standard-Set aus Wegwerfmaterial, bestehend aus einem Plastikbehälter, 6 Tupfern, einer Pinzette und einem sterilen Tuch zur Patientenabdeckung bevorzugt (Abbildung 1). Das Set wird auf einem separaten, fahrbaren Tisch ausgepackt. Anschliessend werden die erforderlichen Spritzen und Nadeln hinzugefügt. Dabei verwenden wir nach Möglichkeit unterschiedliche Spritzengrössen für Lokalanästhesie und jodhaltiges Kontrastmittel. Zusätzlich werden ein klebendes Lochtuch und ein steriler Verlängerungsschlauch auf den Tisch gelegt (Abbildung 2). Da die Aussenfläche der ARTIREM®Fertigspritze nicht steril ist, wird sie erst am Ende der Untersuchung, nach erfolgreicher Lagekontrolle der Nadel unter Durchleuchtung mit jodhaltigem Kontrastmittel, ausgepackt. Sie wird zur Injektion über den sterilen Plastikschlauch mit der liegenden Nadel verbunden. Arthrographietechnik Die Technik der Arthrographie hängt davon ab, welches Gelenk untersucht werden soll, weshalb sie überwiegend in den gelenkspezifischen Kapiteln besprochen wird. Beim Vorliegen eines relevanten Gelenkergusses sollte dieser soweit möglich vor Applikation des Kontrastmittels aspiriert werden, um eine Kontrastmittelverdünnung zu vermeiden. Das Zeitintervall zwischen Arthrographie und Beginn der MR-Untersuchung sollte wenn möglich eine viertel Stunde nicht überschreiten. Komplikationen Schwerwiegende Komplikationen der Arthrographie sind äusserst selten. Dazu gehören Infektionen (1 auf mehrere 10'000) und Hämatome. Ein Gelenkinfekt manifestiert sich durch Schmerzen, die in den Tagen nach der Injektion deutlich zunehmen. Bei manifester Erkrankung können lokale Schwellung und Rötung, Fieber, auftreten. Diese schwerwiegende Komplikation bedarf einer prompten und effizienten Therapie. Abbildung 1: Steriles Set mit Tupfern, Pinzette und Abdeckungstuch Abbildung 2: Fertiger Arthrographietisch vor dem Aufziehen der lokalen Anästhesie und des jodhaltigen Kontrastmittels. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie der Schulter* Indikationen Die häufigsten Indikationen für die direkte MRArthrographie der Schulter sind die detaillierte Beurteilung der Rotatorenmanschettenintegrität (Abbildung 3) und die Instabilität. Die Sensitivität und Spezifität der Diagnostik von Rotatorenmanschettenläsionen wird durch Anwendung der direkten MR-Arthrographie deutlich verbessert, insbesondere wenn kleine transmurale und partielle Läsionen beurteilt werden sollen. In einer Studie mit solchen Schultern wurden die Sensitivität und die Spezifität durch die Kontrastmittelinjektion von 41 % bzw. 79 % auf 71 % bzw. 84 % verbessert. [1] (Abbildungen 4-6). Die direkte MR-Arthrographie erlaubt gegenüber der Nativuntersuchung eine wesentlich bessere Abgrenzung des Labrum glenoidale, der glenohumeralen Ligamente und der Gelenkkapselinsertion (Abb. 7-9). Obwohl grundsätzlich die Knorpelbeurteilung durch intraartikuläres Kontrastmittel erleichtert wird, ist die diagnostische Treffsicherheit der direkten MR-Arthrographie mit einer Treffsicher*Bitte Hinweis auf Seite 1 beachten. 16-17 heit von ca. 65 % [2] nur mässig. Dies hängt damit zusammen, dass der Gelenkknorpel im Schultergelenk in der Regel nur 1-2 mm dick ist. Die direkte MR-Arthrographie dürfte auch die Beurteilung der intraartikulären Bizepssehne erleichtern [3, 4]. a) c) b) Abbildung 3: Transmurale Rotatorenmanschettenruptur Koronare T1-gewichtete, fettunterdrückte (Abbildung 3a), sagittale (Abbildung 3b) und axiale (Abbildung 3c) T1gewichtete Aufnahmen zeigen die transmurale Ruptur der Rotatorenmanschette (Pfeilspitzen) mit Kontrastmittelaustritt in den subakromialen Raum. a) c) b) d) Abbildung 4: Vergleich native MR Untersuchung zur direkten MRArthrographie Native koronare STIR Aufnahme (4a) und koronare fettunterdrückte, T1-gewichtete (4b) MR-Arthrographie desselben Patienten: In der direkten MR-Arthrographie (4b) gut erkennbarer Kontrastmitteldurchtritt in die Bursa subacromialis (Pfeile) am humeralen Supraspinatus-Ansatz (Pfeilspitzen). Damit ist eine transmurale Läsion belegt. Die native MRUntersuchung (4a) zeigt zwar eine Alteration der Sehnensubstanz am humeralen Ansatz, eine transmurale Ruptur kann aber nicht mit Sicherheit diagnostiziert werden. Axiale T2-gewichtete Aufnahme einer nativen MRUntersuchung (4c) und axiale T1-gewichtete (4d) Aufnahme einer direkten MR-Arthrographie: Wesentlich bessere Abgrenzbarkeit des vorderen unteren Labrums (Pfeilspitze) nach Kontrastmittelinjektion intraartikulär. Fehlerquellen Zahlreiche anatomische Labrumvarianten können Läsionen vortäuschen. Dazu gehören der kranial gelegene sublabrale Recessus am Bizepsanker (Differentialdiagnose SLAP) oder das anterosuperior gelegene sublabrale Foramen (Differentialdiagnose des Labrums bei Instabilität). Eine weitere, immerhin in etwa 2 % der Schultern vorkommende Variante ist der Buford-Komplex. Dieser besteht in einer Fusion zwischen superiorem Labrum und mittlerem glenohumeralem Ligament, welches als steil verlaufender Strang erkennbar ist (Abbildung 10). Auch die Labrumgrösse sollte wegen ihrer natürlichen Variabilität nur bei ausgeprägten Befunden (fast oder ganz fehlendes Labrum) als pathologisch gewertet werden. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen a) b) Abbildung 5: Direkte MR-Arthrographie: Artikulärer Partialriss der Rotatorenmanschette Sagittale T1-gewichtete (Abbildung 5a) und koronare T1gewichtete, fettunterdrückte (Abbildung 5b) Aufnahmen. Kontrastmitteleintritt in die Sehnensubstanz (Pfeile). Der subakromiale Raum bleibt jedoch frei von Kontrastmittel. 18-19 a) b) Abbildung 6: Direkte MR-Arthrographie: Bursaler Partialriss der Rotatorenmanschette Abbildung 6a: Koronare T2-gewichtete, fettunterdrückte Aufnahme. Anscheinend Flüssigkeitsdurchtritt bis in die Bursa subdeltoidea (Pfeile). Abbildung 6b: Koronare T1-gewichtete, fettunterdrückte Aufnahme. Intraartikulär injiziertes Kontrastmittel ohne Eintritt in die Sehnensubstanz (Pfeile). Damit ist ein transmuraler Riss ausgeschlossen. Die in der T2-gewichteten Aufnahme erkennbare Flüssigkeit in der Bursa subdeltoidea ist durch ortständige Flüssigkeit im Rahmen einer Bursitis erklärbar. Das Signal innerhalb der Supraspinatussehne dürfte durch eine Kombination von Ödem, Granulationsgewebe und zu kontrastreicher Fensterung erklärbar sein. a) b) a) Abbildung 7: Direkte MR-Arthrographie: SLAP Läsion Koronare T1-gewichtete, fettunterdrückte (Abbildung 7a) und axiale T1-gewichtete Aufnahme (Abbildung 7b) mit Kontrastmitteleintritt in die Labrumbasis (Pfeile), den gesamten Bizepsanker und angrenzende Regionen umfassend (Pfeilspitzen). Abbildung 8: Direkte MR-Arthrographie: Anteroinferiore Labrumläsion T1-gewichtete axiale Aufnahme mit Ablösung des Labrums (Pfeil) und des Periosts. Kontrastmitteleintritt (Pfeilspitzen) am vorderen Glenoidrand. Diese Befundkombination entspricht einer so genannten ALPSA Läsion (Anterior Labrum Periosteal Sleeve Avulsion). c) b) Abbildung 9: Direkte MR-Arthrographie: Bankart Läsion Axiale T1-gewichtete (Abbildung 9a) und koronare T1gewichtete, fettunterdrückte (Abbildung 9b) Aufnahmen. Kontrastmitteleintritt (Pfeile) ins abgerundete, leicht unregelmässige anteroinferiore Labrum. Entsprechende arthroskopische Aufnahme (Abbildung 9c) mit deutlich ausgefranstem Labrum. Abbildung 10: Direkte MR-Arthrographie: Buford Komplex Axiale T1-gewichtete Aufnahme. Das Labrum (Pfeilspitze) fehlt am anterosuperioren Glenoid. Strangartig verdicktes mittleres glenohumerales Ligament (Pfeil). VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Arthrographie-Technik Der Patient wird in Rückenlage gelagert, mit leicht hochgelagerter Gegenseite (10°). Der Arm wird zur Injektion nach aussen gedreht (Handfläche nach oben). Unter sterilen Kautelen wird mit einer 7,0 cm langen, 20-G-Nadel auf den superomedialen Humerusquadranten gezielt (Abbildung11). Andere Punktionsorte werden ebenfalls beschrieben, insbesondere die Punktion von ventral auf den gelenknahen Humeruskopf, entweder in dessen mittleren oder gar kaudalen Drittels. Seltener wird die Punktion von dorsal angewandt. Der superomediale Punktionsort hat den Vorteil, dass dort praktisch immer ein relativ weiter Gelenkraum zur Nadelpositionierung zur Verfügung steht. Bei anderen ventralen Zugängen gilt, dass die Nadel nicht in den glenohumeralen Gelenkspalt vorgeschoben werden muss. Dies ist wegen des Labrums nicht einfach und kann Schmerzen verursachen. Für die intraartikuläre Injektion ist dies auch nicht notwendig. Die Nadel wird bis zum Kontakt mit dem Humeruskopf vorgeschoben. Während des Vorschiebens der Nadel werden 1-2 ml Lokalanästhetika injiziert. Dabei ist zu berücksichtigen, dass ausser der Haut vor allem die Kapsel schmerzempfindlich ist. 20-21 Die intraartikuläre Lage der Nadel wird unter Injektion von etwa 1ml jodhaltigen Kontrastmittels unter Durchleuchtung kontrolliert. Danach werden 10 ml des gadoliniumhaltigen Kontrastmittels ARTIREM® injiziert. Diese Menge wird etwas reduziert, wenn der Patient Beschwerden angibt (insbesondere bei Frozen Shoulder) und kann bei Bedarf auch leicht erhöht werden (insbesondere bei rezidivierender Schulterluxation mit weiter Gelenkkapsel). Abbildung 11: Arthrographie-Technik Arthrographie der Schulter mit Einstichstelle am superomedialen Humeruskopf. Geringe Menge jodhaltigen Kontrastmittels zur Kontrolle der intraartikulären Lage der Nadelspitze. Fehlerquellen Bei innenrotiertem Arm ist die Injektion erschwert, da der verfügbare Zielraum verkleinert wird (der humerale Kapselansatz wandert nach medial, nahe Glenoid). Ist bei der Kontrastinjektion ein hoher Widerstand bei grundsätzlich regelrecht liegender Nadel zu spüren, sollte an eine intratendinöse Nadellage in der langen Bizepssehne gedacht werden. In diesem Fall ist oft der Arm zu sehr nach innen rotiert. Zurückziehen der Nadel, eine leicht erhöhte Aussenrotation des Arms und eine weiter mediale Nadelposition beheben das Problem. Das Korakoid ist variabel in Form, Grösse und Lage. Die Korakoidspitze kann in den Punktionsweg vorragen, was eventuell bei kurzer Durchleuchtung mit reduzierter Strahlenmenge übersehen wird. Dieses Problem kommt vor allem beim anterosuperioren Zugang vor. Das Korakoid sollte deshalb vor der Injektion immer bewusst identifiziert werden. MR - Protokoll Die Untersuchung sollte nach Möglichkeit mit einer dedizierten Sender-Empfänger-Schulterspule, even- tuell mit einer flexiblen Oberflächenspule erfolgen. Der Patient wird mit dem Arm an seiner Seite, Daumen noch oben, gelagert (Innen- oder Aussenrotation können insbesondere auf koronaren Aufnahmen zu schwer interpretierbaren Anschnitteffekten führen). Das MR-Protokoll sollte neben T1-gewichteten fettunterdrückten Sequenzen [5] (ev. Gradienten-Echo-Sequenzen) auch Sequenzen enthalten, die Pathologien des Knochenmarks und der nicht kontrastierten Weichteile darstellen, also zum Beispiel PD- oder T2-gewichtete frequenzselektive fettunterdrückte Sequenzen. Zur Beurteilung des anteroinferioren Labrums ist eine Lagerung der Schulter in Abduktion und Aussenrotation (sog. ABER Position) empfohlen worden [6, 7], jedoch nicht routinemässig notwendig. Dasselbe gilt für die von einigen Radiologen angewandten zusätzlichen axialen Aufnahmen in Aussen- oder Innenrotation. Sequenz Ebene TR (msec) Schicht TE FOV Dicke (msec) (mm) (mm) PD TSE fat sat Cor 2870 13 4 160x160 256x512 150 Senkrecht auf Glenoid T2 TSE fat sat Cor 3460 79 4 160x160 256x512 150 Senkrecht auf Glenoid T1 TSE fat sat Cor 648 12 3 160x160 256x512 150 Senkrecht auf Glenoid T1 SE Sag 450 12 4 160x160 256x512 75 Parallel zum Glenoid T1 SE Tra 450 12 3 180x180 256x512 80 AC-Gelenk mitabgebildet Matrix (Pixel) Flip Bemerkungen Winkel (°) Tabelle 2: MR-Parameter (Siemens Avanto 1.5 T) T1: T1-gewichtet, T2: T2-gewichtet, PD: Protonen-gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fat sat: Fettunterdrückung, cor: coronal, sag: sagittal, tra: transversal/axial VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie des Hüftgelenks* Indikationen Die direkte MR-Arthrographie des Hüftgelenks gewinnt an Bedeutung, da sie im Vergleich zur Standard-MRT Labrum- und Knorpelschäden zuverlässiger zeigt (Abbildungen 12-13-14). Diese Diagnosen sind im Zusammenhang mit dem zunehmend diagnostizierten femoroacetabulärem Impingement von Bedeutung [1]. Das Impingement führt zu vorzeitigen Arthrosen, deren Entwicklung durch chirurgische Korrektur der Fehlformen verzögert wird. Wie in anderen Gelenken erleichtert die direkte MR-Arthrographie die Diagnose von freien Gelenkkörpern (Abbildung 15) und synovialen Proliferationen (Abbildung 16). Fehlerquellen Das Labrum acetabulare ist bezüglich Form und Signalintensität variabel [2]. Bei asymptomatischen Probanden wurde unter anderem eine Abrundung, eine Verkleinerung und gelegentlich sogar ein vollständiges Fehlen des Labrums beschrieben. *Bitte Hinweis auf Seite 1 beachten. 22-23 Das Labrum geht im inferioren Gelenksanteil in das Ligamentum transversum über. Werden beide Strukturen angeschnitten, kann ein Labrumriss vorgetäuscht werden. Abbildung 12: Direkte MR-Arthrographie: Labrumriss Sagittale Gradienten-EchoSequenz (water excitation DESS) Aufnahme. Schlitzförmiger Kontrastmitteleintritt (Pfeilspitze) an der Basis des ventralen Labrums (Pfeil). a) b) Abbildung 13: Direkte MR-Arthrographie: Labrumdegeneration und Knorpelschaden Parallel zum Schenkelhals ausgerichtete gewinkelt axiale Gradienten-Echo-Sequenz (TrueFISP) (Abbildung 13a) und sagittale T1-gewichtete Aufnahme (Abbildung 13b). Ausgedehnter Knorpelschaden am ventralen Acetabulum (Pfeilspitzen). Fortgeschrittene Degeneration des Labrums (gebogene Pfeile). Abbildung 16: Direkte MR-Arthrographie: Chronische Synovitis Parallel zum Schenkelhals ausgerichtete gewinkelt axiale Gradienten-Echo-Sequenz (TrueFISP). Ausgedehnte synoviale Proliferationen (Pfeile), passend zu einer Synovitis. Abbildung 14: Direkte MR-Arthrographie: Hüftdysplasie mit sekundären degenerativen Veränderungen Koronare, protonen-gewichtete, fettunterdrückte Aufnahme einer dysplastischen Hüfte mit ungenügender Femurkopfüberdachung. Sekundärer Labrumschaden mit Basisriss (gerade Pfeile), Labrumdegeneration (gebogener Pfeil) und paralabraler Verknöcherung bzw. Os acetabuli (Pfeilspitze). a) b) Abbildung 15: Direkte MR-Arthrographie: Synoviale Chondrome Sagittale Gradienten-Echo-Sequenz (water excitation DESS) (Abbildung 15a), und koronare, T1-gewichtete (Abbildung 15b) Spin-Echo Aufnahme. Multiple synoviale Chondrome (Pfeilspitzen). Arthrographietechnik Für die Hüftarthrographie sind verschiedene Zugangswege beschrieben worden [3-6]. In der Regel wird von ventral punktiert. Der Patient wird in Rückenlage gelagert, allenfalls mit leichter Anhebung der zu untersuchenden Seite um 10-15°. Dadurch wird der Abstand des Stichkanals zum femoralen neurovaskulären Bündel vergrössert. Dabei geht es weniger um eine mögliche Verletzung von Gefässen oder des N. femoralis, sondern um eine mögliche Leitungsanästhesie des N. femoralis, die zum Sturz des Patienten beim Aufstehen führen könnte. Der Stich erfolgt entweder auf den superolateralen Quadranten des Hüftkopfes (Abbildung 17a), auf den Übergang zwischen Hüftkopf und Schenkel- VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen hals kaudal oder auf die Mitte des Schenkelhalses (Abbildung 17b). Eine 7 cm lange 20-G-Nadel wird unter Lokalänästhesie (typischerweise etwa 2 ml) in den Gelenkraum vorgeschoben. Die intraartikuläre Lage wird unter Durchleuchtung mit etwa 1 ml eines jodhaltigen Kontrastmittels verifiziert, bevor 10 ml des gadoliniumhaltigen Kontrastmittels ARTIREM® appliziert werden. Fehlerquellen Bei der Wahl der Einstichstelle am Femurkopf muss auf den Azetabulumvorderrand geachtet werden. Dieser liegt meist medialer als der Hinterrand, kann aber einer azetabulären Retroversion in den Stichweg vorragen. Wird die Punktion am Schenkelhals durchgeführt, muss die Position der Zona orbicularis (bindegewebiger Ring nahe Kopf-HalsÜbergang) beachtet werden, da sie den Gelenkraum einengt und deshalb die Injektion erschwert. 24-25 a) b) Abbildung 17: Arthrographie-Technik Anteriore Hüftarthrographie mit Einstichstelle am superolateralen Quadranten des Femurkopfes (Abbildung 17a) und am Schenkelhals (Abbildung 17b). MR- Protokolle Der Patient wird in Rückenlage gelagert. In der Regel wird eine flexible Oberflächenspule verwendet. Seitenvergleichende Untersuchungen mit einer Körperspule reichen bezüglich räumlicher Auflösung und Signal-Rausch-Verhältnis für die Labrumund Knorpeldiagnostik nicht aus. Bei femoroacetabulärem Impingement fordern Orthopäden oft radiäre Aufnahmen, um die Schenkelhalstallierung und das Labrum besser beurteilen zu können. Dabei definieren der Schenkelhals oder der Eingang des Acetabulums als Rotationsachse. Sequenz Ebene TR (msec) Schicht TE FOV Dicke (msec) (mm) (mm) Matrix (Pixel) Flip Winkel (°) Bemerkungen T1 SE PD TSE fat sat T2 trufi3d_we cor cor tra 550 3420 8,95 13 39 3,25 3 3 1,25 160x160 160x160 170x170 256x512 256x256 384x384 150 150 28 T1 SE T2 DESS 3d we sag sag 550 25,16 13 8,56 4 1,7 160x160 150x150 256x512 192x256 150 25 gewinkelt auf Schenkelhals (steil) rekonstruieren stark vergrössern, knallig auf 30er Film, i pat2 Tabelle 3: MR-Parameter (Siemens Avanto 1.5 T) T1: T1-gewichtet, T2: T2-gewichtet, PD: Protonendichte-gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fat sat: Fettunterdrückung, we: water excitation, trufi: TrueFISP, DESS: double echo steady state, cor: coronal, sag: sagittal, tra: transversal VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie des Handgelenks* Indikationen Die direkte MR-Arthrographie des Handgelenks wird hauptsächlich zur Beurteilung des TFCC (triangular fibrocartilage complex) (Abbildungen 18-20), und der intrinsischen karpalen Ligamente, also der scapholunären (Abbildung 21) und lunotriquetralen Bänder, verwendet. Die Knorpelbeurteilung sowie der Nachweis von freien Gelenkkörpern (Abbildung 22) stellen weitere mögliche Indikationen dar. Der TFCC ist eine komplexe Struktur. Er trennt das distale Radioulnargelenk vom Radiokarpalgelenk [1]. Radiale TFCC-Risse sind häufig. Sie können nach Trauma, aber auch auf degenerativer Basis entstehen und sind häufig asymptomatisch [2, 3]. Ulnare TFCC-Risse sind dagegen häufig symptomatisch. Sie kommen nach einer wesentlichen Traumatisierung vor und können analog zu basisnahen Rissen des Knie-Meniskus narbig heilen. Deshalb fehlt oft ein Kontrastmitteldurchtritt trotz eines relevanten Schadens. Die intrinsischen Ligamente bestehen jeweils aus einem volaren und einem dorsalen Band und einer zentralen Pars *Bitte Hinweis auf Seite 1 beachten. 26-27 membranacea. Letztere wird typischerweise auf konventionellen arthrographischen Aufnahmen beurteilt und ist auch auf den koronaren MRAufnahmen am besten erkennbar. Allerdings sind Defekte der Pars membranacea häufig und korrelieren nicht immer mit Symptomen. Wichtiger sind Risse der am besten auf axialen Aufnahmen zu beurteilenden volaren und dorsalen Bänder, die die Stabilität des Karpus beeinträchtigen. Fehlerquellen Das Os lunatum kann eine akzessorische Fazette zum Hamatum aufweisen [4]. Bei dieser Variante kann ein vorzeitiger Knorpelschaden am proximalen Pol des Hamatum auftreten, der mit ulnarseitigen Handgelenksbeschwerden assoziiert ist [5-7]. Der Knorpel am proximalen Hamatum soll deshalb besonders sorgfältig beurteilt werden. Die oft nichtkommunizierenden Defekte des ulnaren TFCC werden im Vergleich zu den radialen, häufiger weniger bedeutsamen Kontrastmitteldurchtritten unterschätzt. Bei den intrinsischen Ligamenten wird oft zu sehr auf die weniger relevanten Läsionen der Pars membranacea statt auf die ventralen und dorsalen Schäden geachtet. Abbildung 18: Direkte MR-Arthrographie: Ulnare Läsion des TFCC Koronare T1-gewichtete, fettunterdrückte Aufnahme mit tief in die TFCC-Substanz reichendem proximalem Kontrastmitteleintritt am ulnaren Ansatz (Pfeilspitzen). Abbildung 21: Direkte MR-Arthrographie: Riss des volaren Bandes des scapholunären Ligamentes Axiale T1-gewichtete, fettunterdrückte Aufnahme mit nicht nachweisbarem volarem Band (gebogene Pfeile) des scapholunären Ligamentes. Pfeilspitzen: intaktes dorsales Band des scapholunären Ligamentes, gerade Pfeile: Ligamentum radiolunatum longum. Abbildung 19: Direkte MR-Arthrographie: Riss des TFCC Koronare T1-gewichtete, fettunterdrückte Aufnahme. Ulnaseitiger, transmuraler Riss des TFCC (Pfeile) mit Kontrastmittelübertritt ins Radiokarpalgelenk. Abbildung 20: Direkte MR-Arthrographie: Radialseitiger Riss des TFCC Koronare T1-gewichtete, fettunterdrückte Aufnahme mit einem radialseitigen Riss des TFCC (Pfeilspitzen). a) b) Abbildung 22: Direkte MR-Arthrographie: Gelenkkörper Axiale T1-gewichtete, fettunterdrückte (Abbildung 22a) und sagittale T1-gewichtete (Abbildung 22b) Aufnahmen mit hypointensem Gelenkkörper (Pfeil) in einem volaren Gelenkrecessus. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Arthrographietechnik Die klassische Arthrographie des Handgelenks wurde typischerweise trikompartimental durchgeführt (interkarpal, radiokarpal und distales Radioulnargelenk). Bei der direkten MR-Arthrographie beschränkt man sich eher auf ein oder zwei Kompartimente, um den Aufwand und Belastung des Patienten zu begrenzen. Während in der unikompartimentalen Arthrographie das Radiokarpalgelenk injiziert wird, werden in der bikompartimentalen Arthrographie häufig das distale Radioulnargelenk sowie eine interkarpale Arthrographie durchgeführt. Diese bikompartimentelle Arthrographie demarkiert die wichtigsten Strukturen. Die wichtigen ulnaren Läsionen des TFCC führen oft proximal zu ausgeprägteren residuellen Veränderungen als auf Seiten des Karpus. Ausserdem soll bei kleineren Rissen der intrinsischen Ligamente eher ein Kontrastmitteldurchtritt von distal nach proximal gefüllt werden als umgekehrt, womit eher die Chance besteht, bei bikompartimentaler Injektion trotzdem alle Anteile des Karpus darzustellen. Für die karpale Injektion wird der Patient bevorzugt auf den Bauch gelegt, mit dem Arm oberhalb des 28-29 Kopfes, Handfläche nach unten auf dem Durchleuchtungstisch positioniert. Andere Positionen sind möglich, z. B. in Rücklage, mit der Hand neben dem Körper (erfordert einen genügend breiten Durchleuchtungstisch). Die Injektion des distalen Radioulnargelenks wird mit einer möglichst feinen Nadel durchgeführt, z. B. mit einer 2,5 cm langen 24-G-Nadel. Die Nadel zielt parallel zum Röntgenstrahl auf das distale/radiale Ulnaköpfchen (Abbildung 23a). Da das distale Radioulnargelenk ein kleines Volumen hat (oft unter 1 ml), soll nur sehr zurückhaltend anästhesiert werden. Aus dem gleichen Grund soll nur eine minimale Menge jodhaltiges Kontrastmittel zur Lagekontrolle injiziert werden. Auch das gadoliniumhaltige Kontrastmittel ARTIREM® wird zurückhaltend injiziert (in der Regel unter 1 ml) (Abbildung 23a). Die interkarpale Arthrographie erfolgt ebenfalls mit einer 24-G-Nadel. Die Injektion kann relativ leicht zwischen Lunatum, Capitatum, Hamatum und Triquetrum oder zwischen Scaphoid, Trapezoideum und Capitatum (Abbildung 23b) oder im Bereich des distalen Scaphoids (wo ein relativ weiter dorsaler Gelenkrecessus vorliegt) erfolgen. Nach der Anästhesie des Stichkanals mit einer kleinen Menge Lokalanästhetikum und der Lagekontrolle unter Durchleuchtung mit etwa 1 ml jodhaltigen Kontrastmittels (300-320 mg Jod/ml) werden 2-4 ml ARTIREM® injiziert. a) b) Abbildung 23: Arthrographie-Technik für das distale radioulnare Gelenk und den Karpus Abbildung 23a: Einstichstelle für das distale Radioulnargelenk. Die Nadelspitze liegt leicht ulnar des Gelenkspaltes (leicht schräge Nadelposition infolge Zuges an der Nadel durch Verlängerungsschlauch während der Injektion. Die Punktion selber ist zuvor senkrecht zur Unterlage erfolgt). Abbildung 23b: Mögliche Einstichstelle für die karpale Arthrographie. Die gleiche Aufnahme zeigt eine Pathologie des TFCC nach bereits erfolgter Injektion des distalen Radioulnargelenks. Die linke Pfeilspitzen weist auf eine Läsion des TFCC mit Kontrastmitteleintritt. Geringe Kontrastmittelansammlung im Radiokarpalgelenk (rechte Pfeilspitze). Diese Vorgehensweise erlaubt es in der Regel, während der Injektion eine Serie konventioneller Arthrographieaufnahmen zu machen. Diese serielle Dokumentation ergibt eine zusätzliche dynamische Information. Fehlerquellen Bei der Injektion des distalen Radioulnargelenks sollte nicht direkt auf den Gelenkspalt gezielt werden, sondern leicht ulnar davon. Der Grund hierfür ist, dass die radiale Gelenkfläche nicht gerade, sondern konkav ist. Deshalb wird mit der scheinbar auf den Gelenkspalt zielenden Nadel in Tat und Wahrheit die etwas vorspringende dorsale Radiuskante punktiert. MR- Protokoll Der Patient wird häufig in Bauchlage mit dem Handgelenk über dem Kopf gelagert (so genannte „Superman“ Lagerung). Alternativ kann die Hand bei Patienten in Rückenlage an der Seite des Patienten gelagert werden. Diese Lagerung ist für den Patienten bequemer, ist jedoch bei adipösen Patienten oft nicht praktikabel und bringt das Handgelenk an den Rand des Magnetfeldes mit entsprechend möglichem negativem Einfluss auf die Bildqualität. Wenn möglich wird eine dedizierte Sender-Empfänger-Handgelenkspule verwendet. Sequenz Ebene TR (msec) TE (msec) Schicht Dicke (mm) FOV (mm) Matrix (Pixel) Flipwinkel (°) T1 SE fat sat PD TSE fat sat T1 SE PD TSE fat sat cor cor sag tra 500 2000 520 3410 17 33 17 33 3 3 2 2 81,3x100 100x100 81,3x100 100x100 208x512 282x512 208x512 256x512 150 150 90 150 Tabelle 4: MR-Parameter (Siemens Avanto 1.5 T) T1: T1-gewichtet, T2: T2-gewichtet, PD: Protonendichte-gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fat sat: Fettunterdrückung, cor: coronal, sag: sagittal, tra: transversal VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie des Knies* Indikationen Die direkte MR-Arthrographie des Knies wird hauptsächlich zur Beurteilung von postoperativen Menisken und zur Darstellung von Knorpelschäden angewandt (Abbildung 25). Bei operiertem Meniskus lässt es sich auf StandardSequenzen oft nicht eindeutig entscheiden, ob erhöhtes Signal einer Degenerationszone oder einem erneuten Riss entspricht (Abbildung 24). Die direkte MR-Arthrographie verbessert in dieser Situation die Sensitivität der Rissdiagnostik (90 %) im Vergleich zur nativen MR-Untersuchung (56 %) bei vergleichbarer Spezifität (direkte MRArthrographie: 86 %, Standard MR-Untersuchung: 90 %) [1]. Allerdings wirkt sich die MR-Arthrographie nur dann so positiv auf die Meniskusbeurteilung aus, wenn eine Resektion von mehr als 25 % erfolgt ist [2]. Chondromalazische Herde mittleren Schweregrades (Grad 2 und 3) werden mittels der direkten MR-Arthrographie mit einer Sensitivität von 80 % (Standard MR-Untersuchung: 13-47 %) und einer Spezifität von 98 % (Standard MR-Untersuchung: 91-98 %) diagnostiziert [3]. *Bitte Hinweis auf Seite 1 beachten. 30-31 Die Diagnose von freien Gelenkkörpern [4] und synovialen Pathologien wird durch die direkte MR-Arthrographie erleichtert. Fehlerquellen Verschiedene Formen von Meniskusrissen kommen häufig in asymptomatischen Knien vor [5, 6]. Wie bei der Standard-MR-Untersuchung können Anschnitte des intermeniskalen und der meniskofemoralen Ligamente Meniskusrisse vortäuschen. Auch die komplexe Anatomie des Hiatus popliteus kann zu Fehldiagnosen führen [7]. Abbildung 24: Direkte MR-Arthrographie: Erneuter Meniskusriss nach Teilmeniskektomie Sagittale Gradienten-EchoSequenz (TrueFISP). Kontrastmittelgefüllter horizontaler Meniskusriss (Pfeilspitzen). Abbildung 25: Direkte MR-Arthrographie: Knorpelschaden an der Patella Axiale Gradienten-Echo-Aufnahme (MEDIC). Tiefer Knorpellappen (Pfeilspitzen). Arthrographietechnik Der Patient wird in Rückenlage mit gestrecktem oder geringfügig gebeugtem Knie (flaches Schaumstoffpolster in Kniekehle) gelagert. Das Kniegelenk kann leicht zwischen Patella und Femur punktiert werden. Der Zugang ist sowohl von lateral wie auch von medial möglich. Der ventrale Zugang wird häufig als weniger schmerzhaft empfunden. Dabei wird die Nadel medial oder lateral des Ligamentum patellae, unterhalb des PatellaUnterpols vorgeschoben und dabei leicht nach kranial geneigt, damit sie auf die überknorpelte Fläche des medialen oder lateralen Femurkondylus zielt (Abbildung 26). Die Punktion erfolgt mit einer 4 cm langen, 21-G-Nadel. Nach Anästhesie des Stichkanals werden einige Milliliter des Lokalanästhetikums ins Gelenk injiziert. Darauf folgen bis zu 10ml jodhaltiges Kontrastmittel, einerseits zur Kontrolle der Nadellage und anderseits als Beitrag zur Prallfüllung des Gelenks. Schliesslich werden 20 ml des gadoliniumhaltigen Kontrastmittels ARTIREM® injiziert. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Bei der Wahl des ventralen infrapatellären Zugangs kann die 4 cm lange Nadel bei adipösen Patienten zu kurz sein. Zudem besteht bei diesem Zugangsweg die Gefahr der Kontrastmittelinstillation in den Hoffa-Fettkörper. Beim klassischen Zugang zwischen Patella und Femur kann die Nadel bei zu kranialer Position ins präfemorale Fettgewebe zu liegen kommen. Abbildung 26: Arthrographietechnik Knie Arthrographie mit anteriorem, infrapatellären Zugang. 32-33 MR- Protokolle Der Patient wird mit geringfügig gebeugtem Knie in Rückenlage gelagert. Die Untersuchung wird in der Regel mit einer dedizierten Sender-EmpfängerKniespule durchgeführt. Sequenz Ebene TR (msec) Schicht TE FOV (mm) Matrix Dicke (Pixel) (msec) (mm) Flip Winkel (°) Bemerkungen PD_TSE sag 2590 15 3 143,3x180 204x512 150 T2_trufi3D_we sag 9,24 3,17 1,7 180x180 256x512 28 parallel zu Kondylen, jedes 2. Bild aufnehmen T1_se cor 450 11 3 138,1x170 208x512 90 senkrecht auf Kondylen gewinkelt STIR cor 5460 34 3 138,1x170 208x512 180 senkrecht auf Kondylen gewinkelt MEDIC tra 466 26 2 159,4x170 240x512 30 parallel zu Kondylen Patella vollständig abgebildet Tabelle 5: MR-Parameter (Siemens Avanto 1.5 T) T1: T1-gewichtet, T2: T2-gewichtet, PD: Protonendichte-gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fat sat: Fettsuppression, we: water excitation, trufi: TrueFISP, STIR: Short tau inversion recovery, MEDIC: multiple echo data image combination cor: coronal, sag: sagittal, tra: transversal VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie des oberen Sprunggelenks (OSG)* Indikationen Die direkte MR-Arthrographie des Sprunggelenks wird in erster Linie für die Diagnose von Knorpeldefekten und freien Gelenkkörpern und zur Beurteilung der Stabilität einer Osteochondrosis dissecans der Talusrolle verwendet. Vereinzelt wird sie zur Darstellung von traumatisierten Kollateralbändern und von typischerweise anterolateral gelegenen intraartikulären Vernarbungen (MeniskoidSyndrom) empfohlen. Die direkte MR-Arthrographie stellt gegenüber der nativen MR-Untersuchung Knorpeldefekte durch den Eintritt von Kontrastmittel in den Knorpelschaden deutlicher dar. Die diagnostische Treffsicherheit der MR-Arthrographie für Knorpeldefekte beträgt bis zu 94 %, abhängig von der Lokalisation [1]. Die Osteochondrosis dissecans der Talusrolle ist häufig, besonders nach Supinationstrauma (Abbildung 27). Die Stabilität des Knochenfragments beeinflusst das therapeutische Vorgehen. Eine partielle oder vollständige Umspülung des osteochondralen Fragments weist auf eine Instabilität hin. *Bitte Hinweis auf Seite 1 beachten. 34-35 Durch Anwendung von intraartikulärem Kontrastmittel steigt die diagnostische Treffsicherheit der MR- Untersuchung von 39 % (native MRT) auf 93 % (direkte MR-Arthrographie) [2]. Freie Gelenkkörper werden nach intraartikulärer Kontrastmittelinjektion leichter erkannt als auf der nativen MRT, zumindest wenn kein Gelenkerguss vorliegt (Abbildung 28). Nach Auffassung einiger Autoren erlaubt die direkte MR-Arthrographie eine bessere Abgrenzung und Beurteilung von Rupturen des lateralen Bandapparates [3] [4] des oberen Sprunggelenkes (Abbildung 29). a) b) Abbildung 27: Direkte MR-Arthrographie: Osteochondrosis dissecans (OD) der medialen Talusrolle T1-gewichtete, koronare Aufnahme (Abbildung 1a) mit einer OD-typischen Knochenmarksalteration der medialen Talusrolle (Pfeilspiptzen). Die fehlende Umspülung des Dissekats spricht für eine stabile Läsion. Sagittale STIR-Aufnahme (Abbildung 1b) mit Darstellung des Dissekats (Pfeilspitzen) und dessen Abgrenzung (gebogene Pfeile) zur Talusrolle. Ausgedehnte Knochenmarksalteration des Dissekats und des Talus (Doppelpfeile). Fehlerquellen Umschriebene synoviale Falten oder Blutkoagel können in der direkten MR-Arthrographie Gelenkkörper imitieren. Zur Differenzierung können konventionelle Aufnahmen beitragen, die bei Gelenkkörpern häufig eine Ossifikation oder Verkalkung zeigen. a) c) b) Abbildung 28: Direkte MR-Arthrographie: Freier Gelenkkörper T1-gewichtete sagittale (Abbildung 2a) und koronare (Abbildung 2b) Aufnahme und T2gewichtete axiale Aufnahme (Abbildung 2c) mit guter Abgrenzung eines Fremdkörpers in den ventromedialen OSG-Recessus (Pfeile) Abbildung 29 : Direkte MR-Arthrographie: Lateraler Bandriss T2-gewichtete axiale Aufnahme mit fehlendem Ligamentum fibulocalcaneare anterius, einzig sind noch frei schwimmende Fasern (pfeil) erkennbar. Sekundäre Aufweitung des vorderen Gelenksrecessus (Pfeilspitzen). Arthrographietechnik Das OSG wird in der Regel von vorne punktiert, entweder im anteroposterioren oder im seitlichen Strahlengang. Für die erste Variante wird der Patient in Rückenlage gelagert. Der zu untersuchende Fuss wird leicht nach innen rotiert, um die Malleolengabel freizuprojizieren. Die 4 cm lange, 21-G-Nadel zielt senkrecht auf die kraniale Talusrolle, bevorzugt auf der lateralen Seite (entfernt von der eher medial gelegenen A. dorsalis pedis). Dabei wird nicht direkt der unter Durchleuchtung am besten erkennbare kraniale Gelenkspalt des OSG punktiert, da oft unterschätzt wird, wie weit nach plantar die vordere Tibiakante geneigt ist (Abbildung 30a). Wenn die Nadel scheinbar auf den Gelenkspalt zielt, kann sie an der Tibiavorderkante anstossen und liegt extraartikulär. VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Alternativ kann das OSG im seitlichen Strahlengang punktiert werden (durch Drehen des C-Bogens in den horizontalen Strahlengang oder bei fehlender Verstellbarkeit des Röntgengerätes in Patienten-Seitenlage). Die Nadel wird dann leicht von plantar nach kranial geneigt in den Gelenkspalt vorgeschoben (Abbildung 30b). Dieser Zugang ist besonders bei Vorliegen grosser Osteophyten hilfreich. Vor der Punktion muss die A. dorsalis pedis durch Palpation lokalisiert werden. Nach Anästhesierung des Stichkanals und einer Probeinjektion von etwa 1 ml jodhaltigem Kontrastmittel zur Verifizierung der intrartikulären Lage der Nadelspitze unter Durchleuchtung werden 6-8 ml des gadoliniumhaltigen Kontrastmittels ARTIREM® injiziert. Fehlerquellen Der vordere Gelenksrecessus zeigt eine variable Grösse und kann Verklebungen entzündllicher oder posttraumatischer Genese aufweisen, die die Punktion erschweren. Eine Verbindung zwischen OSG und USG tritt häufig als Normvariante auf. Fehlt diese Kommunikation, müssen die oben angegebenen Kontrastmengen reduziert werden. Posttraumatische Unregelmässigkeiten des anterolateralen Gelenkraums werden in der Literatur widersprüchlich beurteilt. Deren Bewertung soll auf jeden Fall zurückhaltend erfolgen und die Diagnose eines Meniskoidsyndroms nur in Zusammenhang mit entsprechender Klinik gestellt werden. MR- Protokoll Der Patient wird in Rückenlage untersucht. Bevorzugt wird eine Sender-Empfänger-Extremitätenspule verwendet. Einige Hersteller bieten auch spezielle (Mehrkanal-) Fussspulen an. a) b) Abbildung 30: Arthrographie-Technik Arthrographie mit anteroposteriorem (Abbildung 30a) und seitlichem (Abbildung 30b) Strahlengang. Mit der anteroposterioren Einstellung muss die Einstichstelle nicht auf Höhe des OSG-Gelenkspaltes sondern leicht distal davon gewählt werden, während beim seitlichen Strahlengang der OSGGelenkspalt direkt angestrebt werden kann. 36-37 Sequenz Ebene TR (msec) Schicht TE FOV (mm) Matrix Dicke (Pixel) (msec) (mm) Flip Winkel (°) STIR sag 4670 88 3 170x170 205x256 180 T1 SE sag 450 12 3 160x160 256x512 90 PD TSE fat sat cor 2500 13 3 100x160 160x512 150 senkrecht auf Malleolen gewinkelt T1 SE cor 450 13 3 100x160 192x512 90 senkrecht auf Malleolen gewinkelt T2 TSE tra 4000 85 4 150x150 256x512 180 Bemerkungen bis 3 cm oberhalb OSG, streng axial Tabelle 6: MR-Parameter (Siemens Avanto 1.5 T) STIR: short tau inversion recovery, T1: T1-gewichtet, T2: T2-gewichtet, PD: Protonendichte - gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fat sat: Fettunterdrückung, cor: coronal, sag: sagittal, tra: transversal VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie des Ellenbogens* Indikationen Die direkte MR-Arthrographie des Ellbogens wird verglichen zu anderen Gelenken eher selten durchgeführt. Sie kann die Beurteilung der Kollateralbänder erleichtern. Läsionen des medialen (ulnaren) Kollateralbandes, insbesondere des anterioren Anteils, treten typischerweise bei Patienten auf, die eine Sportart mit Überkopf-Würfen ausüben. Die direkte MR-Arthrographie kann hilfreich sein, um Substanzdefekte des ulnaren Kollateralbandes von Signalveränderungen im Rahmen der so genannten Epikondylopathien zu unterscheiden [1]. Partialrupturen werden von kompletten Rupturen durch den fehlenden Kontrastmittelübertritt in die Weichteile unterschieden [2, 3]. Die Sensitivität der Diagnose von Partial- bzw. Komplettrupturen des medialen Kollateralbandes liegt bei 86 % respektive 95 % mit einer Spezifität von 100 % für beide Läsionstypen [3]. Laterale (radiale) Kollateralbandläsionen (Abbildung 31) treten seltener auf. Sie werden nach den gleichen Kriterien beurteilt wie auf der ulnaren Seite. *Bitte Hinweis auf Seite 1 beachten. 38-39 Der Nachweis eines Knorpelschadens (Abbildung 32), einer Osteochondrosis dissecans (Abbildung 33), freien Gelenkkörpern (Abbildung 34) und synovialen Plicae stellen weitere mögliche Indikationen für die direkte MR-Arthrographie dar. a) b) Abbildung 31: Direkte MR-Arthrographie: Partialriss des radialen Kollateralbandes Abbildungen 31a, 31b: Konsekutive T1-gewichtete koronare Aufnahmen. Kontrastmitteleintritt in der Substanz des lateralen Kollateralbandes (Pfeilspitzen). a) b) Abbildung 32: Direkte MR-Arthrographie: Knorpelschaden am Capitulum humeri Abbildung 32a: T1-gewichtete sagittale Aufnahme. Gut erhaltener Knorpel ventral am Capitulum humeri (Pfeilspitzen). Diskrete Signalalteration des Knorpels weiter dorsal (gebogener weisser Pfeil) sowie des subchondralen Knochenmarkes (gerade Pfeile). Abbildung 32b: T1-gewichtete sagittale Aufnahme mit deutlich erkennbarem Knorpelschaden (gebogene weisse Pfeile) und Hypointensität des subchondralen Knochenmarkes. Gebogene schwarze Pfeile in 32a und 32b: Pseudodefekt des Capitulum humeri. Abbildung 33: Direkte MR-Arthrographie: Osteochondrosis dissecans des Capitulum humeri T1gewichtete sagittale Aufnahme mit Kontrastmitteleintritt (Pfeilspitzen) oberhalb der der nicht dislozierten Gelenksmaus (Pfeil). a) b) Abbildung 34: Direkte MR-Arthrographie: Freie Gelenkkörper (synoviale Chondromatose) Axiale T1-gewichtete, fettunterdrückte (Abbildung 34a) und koronare T1-gewichtete (Abbildung 34b) Aufnahmen mit mehreren Gelenkkörpern (Pfeilspitzen) im dorsalen Gelenksrecessus und in der Fossa olecrani. Fehlerquellen Der so genannte Pseudodefekt des Capitulum humeri entspricht einem Anschnitteffekt am Übergang zwischen knorpelbedeckter Gelenkfläche und angrenzendem Knochen. Dieser Befund ist auf jeder Ellbogenuntersuchung zu finden. Er kann als Knorpelschaden oder osteochondraler Defekt fehlgedeutet werden [4]. Synoviale Plicae sind häufig anzutreffen, vor allem dorsal medial. Sie sind selten symptomatisch (z.B. mit Gelenkblockaden). VI- Untersuchungstechnik - Indikationen – Praktisches Handling – MR-Protokolle – Klinische Fallbeispiele - Fehlerquellen Arthrographie-Technik Der Patient wird bevorzugt in Bauchlage gelagert. Der zu untersuchenden Ellbogen wird nach oben gebracht und um ca. 90° flektiert. Die Arthrographie wird mit einer 4 cm langen, 21-G-Nadel durchgeführt. Wahlweise kann bei schlanken Patienten auch eine 2,5 cm lange 24-GNadel verwendet werden. Die Einstichstelle liegt im vorderen Abschnitt des Radiohumeralgelenkes (Abbildung 35). An dieser Stelle ist das Gelenk relativ weit. Der Stichkanal wird mit etwa 1 ml eines Lokalanästhetikums infiltriert. Die intraartikuläre Lage der Nadel wird unter Durchleuchtung durch Injektion einer kleinen Menge (etwa 1 ml) jodhaltigem Kontrastmittel verifiziert. Anschließend werden 6-8 ml des gadoliniumhaltigen Kontrastmittels ARTIREM® appliziert. Fehlerquellen Initial kann sich das Kontrastmittel ungleichmäßig im Gelenksraum verteilen und dadurch eine Fehlinjektion vortäuschen. Die Injektion von meistens nur wenig zusätzlichem Kontrastmittel löst dieses Problem. 40-41 Abbildung 35 Arthrographie-Technik Lateraler Zugang mit Einstichstelle im ventralen Drittel des Radiohumeralgelenkes (gebogener Pfeil). Bestätigung der intraartikulären Lage der Nadelspitze durch den freien Kontrastmittelfluss in den vorderen Gelenksrecessus und in die Fossa coronoidea (Pfeilspitzen). MR- Protokoll Der Patient wird in Bauchlage gelagert mit dem zu untersuchenden Ellbogen über dem Kopf. Alternativ kann der Patient auch in Rückenlage, mit dem Arm an seiner Seite, untersucht werden. Welche Positionierung bevorzugt wird, hängt vom Patientenhabitus, von der Magnetgeometrie und von den verfügbaren Spulen ab. Häufig wird eine Sender-EmpfängerExtrimitätenspule verwendet. Bei der Schichtplanung muss auf die vollständige Abbildung der distalen Bizepsinsertion geachtet werden. Diese liegt an der relativ weit distal gelegenen Tuberositas radii. Sequenz Ebene TR (msec) Schicht TE FOV Dicke (msec) (mm) (mm) Matrix (Pixel) T1 SE cor 400 12 4 97.5x120 208x512 90 T1 SE sag 400 12 4 97.5x120 208x512 90 T2 TSE fat sat tra 4290 88 4 108.8x120 232x512 150 min. 3cm distal des Gelenks T1 SE tra 475 11 3 97.5x120 min. 3cm distal des Gelenks Flip Winkel (°) Bemerkungen 208x512 90 Tabelle 7: MR-Parameter (Siemens Avanto 1.5 T) T1: T1-gewichtet, T2: T2-gewichtet, SE: Spin-echo, TSE: Turbo spin-echo, fatsat: Fettunterdrückung, cor: coronal, sag: sagittal, tra: transversal VII-ARTIREM® - Ideal für die direkte MR-Arthrographie dank einer Gd-Konzentration von 0,0025 mmol/ml Im nachfolgenden Kapitel soll erklärt werden, warum das direkt ins Gelenk zu spritzende Kontrastmittel ARTIREM® einen idealen Kompromiss hinsichtlich der diversen Anforderungen eines MRArthrographikums darstellt. Im Unterschied zum intravenösen Kontrastmittel enthält ARTIREM® mit 2,5 mmol/l Gd-DOTA (Gadotersäure) eine deutlich niedrigere Gadolinium Konzentration als das entsprechende, den gleichen Wirkstoff enthaltende i.v. MR-Kontrastmittel DOTAREM® mit 500 mmol/l. Trotz bereits erfolgter Verdünnung um den Faktor 200, stellt das im ARTIREM® enthaltene Gadolinium immer noch eine leichte Überdosis, allerdings eine genau kalkulierte, dar. Die Hintergründe und Erklärungen verbergen sich in den je nach Zentrum oder Gelenk ganz unterschiedlichen praktischen Vorgehensweisen bei der direkten MR-Arthrographie (siehe auch Kapitel VI). das entsprechende Gelenk mit einer Reihe von Pulssequenzen am MR über längere Zeit untersucht. Das MR-Kontrastmittel dient zur besseren Distension der Gelenkskapsel sowie Kontrastanhebung gegenüber umliegenden Strukturen, zur Markierung der intraartikulären Flüssigkeit und damit zur Visualisierung von dessen Verteilung. Die direkte MR-Arthrographie ist eine 2-Stufenprozedur: Zuerst wird das Kontrastmittel ARTIREM® unter fluoroskopischer Kontrolle, d. h. zusammen mit wenigen Millilitern eines iodierten Kontrastmittels intraartikulär in die Gelenkskapsel instilliert – anschliessend wird 1. Dosis-Wirkungsbeziehung von Gd Für jede Pulssequenz und Gewichtung können eigene Dosis-Wirkungsbeziehungen gemessen (Abbildung 37) respektive kalkuliert werden. Die Kurven verlaufen qualitativ oft sehr ähnlich, unterscheiden sich allerdings hinsichtlich Steigung, 42-43 Wenn nun Vorgehensweise und das damit verbundene Ziel klar sind, gilt es den diversen KontrastEinflussfaktoren nachzugehen: Was beeinflusst den Kontrast Um einen maximalen Kontrast zwischen intraartikulärer Flüssigkeit und den umliegenden Geweben wie der Gelenkskapsel, Labrum, Knorpel, Muskelgewebe, Sehnen und auch Fett zu erzielen, müssen diverse Parameter berücksichtigt werden: Peakmaxima und auch Empfindlichkeit auf diverse Sequenzparameter. Bei MR-Kontrastmitteln kann immer ein sogenanntes Peakmaximum gemessen werden – oberhalb dieser Konzentration reduziert sich das Signal zunehmend. Der vor allem T1bedingte Signalanstieg erfolgt bei Gadoliniumkonzentrationen zwischen 0,25 bis 25 mmol/l (je nach Pulssequenz – siehe unten). Bei höheren Konzentrationen kommt es dann zunehmend zu einem Signalabfall, welches auf T2-Effekte zurückzuführen ist und zwar auch auf T1-gew. Sequenzen. Beispielsweise würde die versehentliche, intraartikuläre Applikation unverdünnter i.v. Lösungen mit 500 mM Gd (Achtung – stellt eine Fehlanwendung dar!) zu einem deutlichen Signalabfall im Gelenk führen – erst nach längerem Warten ist die Verdünnung so hoch, dass es wieder zu einem intraartikulären Signalanstieg kommt (Abbildung 36). Der bei klinischer Anwendung von intravenösem Gd zu beobachtende Signalanstieg setzt also eine physiologische Verdünnung voraus. Ausgehend von 500 oder 1000 mmol/l im Kontrastmittelfläschchen wird durch die Verteilung im Körper meist eine entsprechende Gewebe- verdünnung erreicht. Bei der direkten Arthrographie mit intraartikulärer Injektion ist der Verdünnungsfaktor viel geringer und muss eine entsprechend niedrigere Gadoliniumkonzentration eingesetzt werden. Praxisrelevant: ➟ Das maximale Signal (Kurvenpeak) ist konzentrationsabhängig. ARTIREM® mit 2,5 mmol/l weist die optimale Gd-Konzentration auf. a) b) Abbildung 36: Fehlanwendung mit Verwechslung des i.v. Kontrastmittels (500 mmol/l) und des MR-Arthrographikums abgebildet mit einer T1-gew. Spin Echo Pulssequenz: TR=450/TE=12. Die hohe Gadoliniumkonzentration bewirkt eine deutliche Signalsuppression (links). Erst 3 Stunden später kann auf Grund der in der Zwischenzeit erfolgten Verdünnung ein Signalanstieg dargestellt werden (rechts). VII-ARTIREM® - Ideal für die direkte MR-Arthrographie dank einer Gd-Konzentration von 0,0025 mmol/ml 2. Pulssequenzen: Wie bereits oben erwähnt kann für jede Pulssequenz und je nach ihren Sequenzparametern eine unterschiedliche Dosis-Wirkungs-Kurve gemessen werden. Grössere Unterschiede bestehen nicht nur zwischen einer T1-, Protonen- oder T2- Gewichtung, sondern auch zwischen einer GradientenEcho und Spin-Echo Pulssequenz. T1-gewichtete refokussierte Gradienten Echo Sequenzen weisen ein Peakmaximum bei ca. 25 mmol Gd/l auf, während die T1-gewichtete Spin Echo Sequenz schon bei niedrigeren Konzentrationen von 1,0 mmol Gd/l ihr Maximum erreicht. In der muskuloskelettalen Bildgebung werden Spin-Echo Sequenzen mit und ohne Fettsättigung, protonengewichtete oder T2-gewichtete Sequenzen favorisiert. Mit Vorteil sollte die kontrastmittel angereicherte intraartikuläre Flüssigkeit sowohl auf T1- wie auch auf T2-Sequenzen mit möglichst hohem Signal aufleuchten. Auf T1-gewichteten Spin Echo Sequenzen ist die 1,0 mmol/l Gd-konzentration die signalreichste (Abbildung 37). Auf deutlich T2-gewichteten Sequenzen führt praktisch jede zusätzliche Verdünnung und Gd-Konzentrations-Abnahme zu 44-45 einem Signalanstieg, während umgekehrt jede Gadolinium-Konzentrations-Zunahme zu einem Signalabfall führt. Häufig ist auch Fett auf den T1-gew. Sequenzen signalreich. Damit es besser gegenüber der intraartikulären Flüssigkeit respektive dem Arthrographikum differenziert werden kann, werden zusätzlich fettsuprimierte Pulssequenzen eingesetzt. Hier gilt es zu beachten, dass frequenzselektive Fettsättigungstechniken besser sind als die mit Hilfe zeitselektiver 180º Inversionspulse (STIR) – z. B. 160 ms bei 1,5 T. Letztere (wenn T1-gewichtet) weisen einen Nulldurchgang genau im Bereich der als Arthrographika eingesetzten Gadoliniumkonzentrationen auf, welches dann fälschlicherweise zu einer Signalreduktion in der Gelenkskapsel führen kann (cave Fehlinterpretationen). Praxisrelevant: ➟ ARTIREM® ist signalintensiv sowohl auf T1 als auch auf T2-Pulssequenzen ➟ Die in der muskuloskelettalen Bildgebung favorisierten T1-gewichtete Spin Echo Sequenzen mit einem Peakmaximum um 1,0 mmol Gd/l eignen sich besonders zur Abbildung von ARTIREM® ➟ Man vermeide eine T1-Fettsättigung mit STIR Sequenzen (180º Vorpulsen). Abbildung 37: In vitro in Kontrastmittelfläschchen gemessene Dosis-WirkungsBeziehung von Gadolinium für drei unterschiedliche Sequenztypen. Die Spin-Echo Sequenz weist ein Signal-Peakmaximum bei 1,0 mmol Gd/l auf, während die Gradienten-Echo Sequenz (z. B. typische MR-Angiosequenz) bei ca. 25 mmol/l ihr Maximum erreicht. 3. Verdünnung durch Iod und weitere Zusätze: Bei der direkten MR-Arthrographie wird in der grossen Mehrheit der Fälle zusätzlich mit Iodkontrastmitteln zur fluoroskopischen Verifikation der intraartikulären Nadelposition sowie auch mit Lokalanästhetika zur Schmerzreduktion hantiert. Diese zusätzliche Verdünnung selbst bei sequentieller Injektion, muss antizipiert werden. Es muss bewusst Gd überdosiert werden, damit dann bei der Bildgebung hohe Signalintensitäten in der Gelenksflüssigkeit erreicht werden. Im Gelenk kann es durchaus zu einer 1:1 Verdünnung von ARTIREM® durch Iodkontrastmittel oder/und Lokalanästhetika kommen, was bereits einer Halbierung der Gd-konzentration (von 2,5 mmol/l auf 1,25 mmol/l) entspricht. Abgesehen von Verdünnungseffekten führen die Iodkontrastmittel zu einem ca. 10 % Signalverlust – dies wohl auf Grund der höheren Dichte und Einschränkung der Wassermolekül-Mobilität [1]. Dieser Effekt ist bei 3 Tesla noch ausgeprägter als bei 1.5 Tesla zu beobachten (höhere Suszeptibilität) [2]. Praxisrelevant: ➟ Man halte die Iodkontrastmittelmenge so niedrig wie möglich, da sie über die Verdünnung hinaus zu Signalreduktion führt. ➟ Dank höherer Gd-Konzentration im ARTIREM® ist die Iodzugabe bereits antizipiert. VII-ARTIREM® - Ideal für die direkte MR-Arthrographie dank einer Gd-Konzentration von 0,0025 mmol/ml 4. Klinische Verdünnung durch vorhandene Gelenksflüssigkeit: Häufig enthalten entzündete Gelenke zusätzliches Exsudat sowie Ödemflüssigkeit. Die im Gelenk bereits vorhandene Gelenksflüssigkeit muss ebenfalls berücksichtigt werden, denn sie führt zu einer weiteren Verdünnung und in Extremfällen auch zu Druckanstieg. Auch dieser Faktor erklärt, warum ARTIREM® als direktes MR-Arthrographikum einen leichten Überschuss an Gadolinium enthält. Mit einer 2,5 mmol Gd/l Konzentration besteht gegenüber dem 1,0 mmol/l Sequenzoptimum eine ca. 1,5 fache Sicherheitsmarge. Bei hohen Exsudatmengen empfiehlt sich beim Punktieren eine Teildrainage/ Aspiration der überschüssigen Flüssigkeit. Praxisrelevant: ➟ Dank überschüssigem Gadolinium im ARTIREM® führt die leichte Verdünnung mit Gelenksflüssigkeit zu einem weiteren Signalanstieg. 5. Feldstärke, bei der untersucht wird: Die Kontrastmittelwirksamkeit ist u.a. auch von der Feldstärke abhängig, d.h. es können ohne weiteres 46-47 Relaxivitätsunterschiede bei den unterschiedlichen klinisch verwendeten Feldstärken von 0,2 bis 3T gemessen werden. Je höher die Feldstärke desto stärker sinkt die molare Relaxivität (1/T) ab. Kompensiert wird dies mit einem ca. um den Faktor Wurzel 2 (1,414) bis 2 fach höherem Signal zu Rausch-Verhältnis parallel zu einer Verdopplung der Feldstärke (z.B. von 1.5 Tesla zu 3 Tesla). Man wird also immer noch höhere Signalmengen bei höheren Feldstärken erhalten. Da allerdings auch die einzelnen Gewebetypen unterschiedliche Veränderungen aufweisen, sind die Kontrastkurven nicht einfach linear. Spin-Echo-Pulssequenzen weisen unabhängig von der verwendeten Feldstärke bei ca. 1,0 mmol/l ihr Signalpeak auf (Abbildung 37). Ausserdem gilt es zu berücksichtigen, dass die Suszeptibilitätseffekte bei höheren Feldstärken zunehmen. Dies führt z. B. bei Iodkontrastmittelgabe zu erhöhtem Signalverlust bei 3 Tesla [2]. Praxisrelevant: ➟ ARTIREM® kann bei allen Feldstärken optimal eingesetzt werden. 6. Das umliegende Gewebe: Die Kontrast-Rausch-Kurven (CNR) für umliegendes Gewebe müssen neben dem Signal-Rausch-Verhältnis des Gadoliniums auch die Signalkurven der einzelnen Gewebetypen mitberücksichtigen. Die CNR-Werte für Muskel, Labrum, Sehnengewebe und andere sind bei Konzentrationen von 2,5 mM bis 5 mM auf T1-gewichteten Sequenzen optimal, so dass die niedrigste Konzentration von 2,5 mM Gd auch für T2 Sequenzen bevorzugt wird [3]. Einzig gegenüber dem Fettgewebe erhöht das Arthrographikum nicht den Kontrast. Hieraus ergibt sich die Empfehlung mit fettgesättigten (SPIR) Sequenzen zu untersuchen. Praxisrelevant: ➟ ARTIREM® mit seinen 2,5 mmol/l erhöht sowohl im T1 als auch im T2 den Kontrast zu Muskel-, Labrum-, Knochen- und Sehnengewebe. ➟ Fettgesättigte Pulssequenzen erlauben einen höheren Kontrast zwischen Gelenksflüssigkeit und umliegendem Fettgewebe. Zusammenfassend stellt sich nun die Frage, wie sich diese Einzelfaktoren sowohl In vitro als auch In vivo aufsummieren: Warum stellt ARTIREM® 0,0025 mmol/ml die optimale Konzentration dar? In vitro: Die oben genannten Einflussfaktoren, d.h. die Iodkontrastmittelgabe, allfällige Lokalanästhetika, die weitere intraartikuläre Verdünnung (Exsudat) und Verteilung, der Zeitbedarf zwischen Fluoroskopie und effektiver MR-Bildgebung – dies alles sind Argumente für einen kontrollierten Überschuss an Gadolinium. Ausgehend von einem Sequenzpeak bei 1,0 mmol Gd/l muss also mindestens eine doppelt so hohe Gadoliniumkonzentration instilliert werden. Die 2,5fache Überdosis beinhaltet eine gewisse Sicherheitsmarge ohne bereits zu hohe T2* / T2-Effekte mit Suszeptibilität, die in der T2- oder Protonen-gewichteten Bildgebung stören könnten, aufzuweisen. Damit stellt also die vorgeschlagene Konzentration sowohl im T1 als auch im T2 ein Optimum dar. VII-ARTIREM® - Ideal für die direkte MR-Arthrographie dank einer Gd-Konzentration von 0,0025 mmol/ml In vivo: In der Schweiz wurden neben der heute zugelassenen Konzentration von 2,5 mmol/l auch weitere Konzentrationen von 1,0 bis 5,0 mmol/l breit klinisch eingesetzt. Im Laufe der Jahre hat sich die 2,5 mmol/l Konzentration, auch auf Grund der zunehmenden klinischen Erfahrung, als Standard durchgesetzt – und zwar unabhängig von der Feldstärke. Eine prospektive, randomisierte Doppelblindstudie [3] mit 40 konsekutiv untersuchten Schulterpatienten, denen vier unterschiedliche Gd-DOTA-Konzentrationen (1,25; 1,66; 2,5; 5,0 mmol Gd/l) intraartikulär verabreicht wurden, konnte sowohl hinsichtlich der qualitativen Bildkriterien als auch hinsichtlich der quantitativen Kontrast-Rausch-Werte übereinstimmend bestätigen, dass die 2,5 mmol/l Konzentration optimal ist. Dieser Versuch bestätigt, dass die theoretischen Annahmen zur Dosis-Wirkungsbeziehung der Praxis entsprechen. 48-49 Praktische Hinweise: Die 2,5 mmol/l Gadolinium Konzentration des ARTIREM® erlaubt: 1. die Iodkontrastmittel- oder Lokalanästhetikagabe zu kompensieren. 2. die Verdünnung durch intraartikulär vorhandene Flüssigkeit oder Gewebeoberflächen auszugleichen. 3. die signalintensive Darstellung mittels T1wie auch T2-gewichteten Pulssequenzen. 4. eine Bildakquisition bis zu 45 Minuten nach der intraartikulären Injektion. 5. Höchste CNR-Werte zwischen Gelenksflüssigkeit und umliegenden Geweben (Labrum, Muskel, Sehnen, Knochen, Fett mit frequenz-selektiver Unterdrückung). Warum ist ARTIREM® auch aus pharmazeutischer Sicht optimal ARTIREM® weist optimale pharmazeutische Kontrastmittel-Eigenschaften auf: Das Kontrastmittel ARTIREM® ist isoosmolar eingestellt – zudem erweist sich das darin enthaltene GdDOTA dank seiner sehr hohen Komplexstabilität auch bei dieser niedrigen Gadoliniumkonzentration als ausserordentlich stabil. Damit kann auch Wechsel- wirkungen mit körpereigenen Elektrolyten oder der Gefahr niedriger pH-Werte, die bei Entzündungen (metabolische Azidose) lokal gemessen werden können, vorgebeugt werden. Die hohe Komplexstabilität verhindert die Freisetzung von Gd, welches sich im Knorpel oder anderen Geweben ansammeln könnte (siehe präklinische Daten). Gd-DOTA bietet dank seiner hohen Komplexstabilität auch bei niedrigen Gd-Konzentrationen höchste Sicherheit! VIII - Klinischer Einsatz von ARTIREM®: ARTIREM® ist für für die direkte Arthrographie mit Magnetresonanztomographie (MRT) für folgende Gelenke und Krankheiten zugelassen: • Schulter: Diagnostik von Teilrupturen der Rotatorenmanschette, Diagnostik von Abrissen des Labrum glenoidale und Verletzungen des LabrumBizepssehnen-Komplexes • Hüfte: Diagnostik von Labrumrupturen, freien Gelenkkörpern und Knorpelläsionen • Ellbogen: Diagnostik von Bänderrupturen • Knie: Nachweis residualer oder rekurrierender Meniskusrupturen, Diagnostik freier Gelenkkörper, Plicae synoviales und der Stabilität osteochondraler Defekte • Handgelenk: Beurteilung von Bändern und ulnokarpalen Komplexen • Knöchel: Diagnostik von Bänderschäden, Impingement-Syndrom und freien Gelenkkörpern • Im allgemeinen bei allen Gelenken: Nachweis intraartikulärer osteochondraler Gelenkkörper IX - Klinische Erfahrung und Verträglichkeit Neben den praktischen Anwendungshinweisen (siehe Kapitel VI) soll das nachfolgende Kapitel einen Überblick zur klinischen Pharmakologie, diagnostischen Effizienz und Sicherheit der Gadotersäure in der direkten MR-Arthrographie vermitteln. Ein wichtiges Element stellen die zahlreichen hierzu publizierten klinischen Studien dar. Hierbei gilt es zu berücksichtigen, dass die direkte MR-Arthrographie zu Beginn meist mit in situ hergestellten und nicht standardisierten Verdünnungen der i.v. zugelassenen Gadoliniumkomplexe durchgeführt wurde. Trotz allem setzte sich diese Methode neben natürlich vielen anderen zunehmend in der muskuloskelettalen Bildgebung durch. Nach einer Experimentierphase auch mit ganz unterschiedlichen Gadolinium- oder NaCl-Lösungen wurden vermehrt standardisierte Gadolinium-Konzentrationen (1 - 5 mmol/l) in der klinischen Routine eingesetzt. Diese unterschiedlichen Erfahrungsstufen spiegeln sich auch in den zur direkten MR-Arthrographie erschienenen Veröffentlichungen wieder. Als Grundlage für die nachfolgende Übersicht dienen interne Daten und Expertenberichte, klinische Studienberichte sowie die von 1990 bis Mitte 2005 erschienenen Literaturstudien. 50-51 Präklinische Daten Die präklinischen Studien zur lokalen Sicherheit der Gadotersäure zeigten nach der intraartikulären Injektion bei Hunden selbst in 20-fach höherer Konzentration (0,05 mol/l – isoosmolar; Dosis pro Kniegelenk von 3 ml) keine Auswirkungen auf den Allgemeinzustand der Tiere. Die in den behandelten Gelenken gemessenen Flüssigkeitsvolumina waren zu allen Zeitpunkten mit denjenigen der kontralateralen Gelenke vergleichbar. Makroskopisch gab es keine besonderen Merkmale der einzelnen Behandlungsgruppen. Die lokale Histologie des Knochen-, Knorpel- oder Weichteilgewebes sowie die Zusammensetzung der synovialen Flüssigkeit wiesen keinen Unterschied im Vergleich zu den Kontrolltieren auf. Weder Entzündungsnoch degenerative Symptome konnten mikroskopisch nachgewiesen werden. Der frühzeitige Nachweis von Blut in der Synovialflüssigkeit bei der Probenentnahme 2 Stunden und 24 Stunden nach der Injektion konnte auf die intraartikuläre Injektion selber zurückgeführt werden. Nach 96 Stunden konnte lokal kein Blut mehr nachgewiesen werden. Auch alle hämatologischen Parameter der Tiere waren vollkommen normal. Damit konnte die bereits in diversen anderen Studien nachgewiesene hohe Verträglichkeit der Gadotersäure auch präklinisch für die intraartikuläre Anwendung bestätigt werden. Hier sei auch auf weitergehende präklinische Studienerfahrungen zur Abklärung der lokalen Toxizität hingewiesen (Paravasate). Im Rahmen der oben beschriebenen präklinischen Studien wurden auch pharmakokinetische Daten erhoben. Nach intraartikulärer Injektion verteilt sich die Gadolinium-Verbindung in den Gelenksraum und diffundiert langsam in unterschiedlichem Ausmass über die Synovialis-Membran in die anliegenden Gewebe. Eine marginale Absorption in den Gelenksknorpel ist vollständig reversibel. Während zwei Stunden nach intraartikulärer Applikation erst 44 % der verabreichten Dosis renal ausgeschieden waren, konnte 24 Stunden nach der Verabreichung weder im Urin noch im Blutplasma Gadolinium (< 0,2 µmol/l als Detektionsgrenze) nachgewiesen werden. Auch in den lokalen Knochen- und Knorpelbiopsien konnten 24 Stunden nach Injektion keine Gadolinium Restmengen mehr nachgewiesen werden (Detektionsgrenze 1 µmol/kg). Dies bestätigt, dass Gd-DOTA relativ rasch und vollständig renal eliminiert wird und dank seiner hohen Komplexstabilität auch nicht lokal gespeichert wird. Klinische Übersicht Der in zahlreichen klinischen Studien mit Hilfe der direkten MR-Arthrographie nachgewiesene diagnostische Zugewinn rechtfertigt den klinischen Einsatz der 0,0025 mmol/ml konzentrierten Gadotersäure als MR-Arthrographikum. Zwar unterscheiden sich die zur Verfügung stehenden Studien hinsichtlich ihrer Methodik und damit Relevanz, doch die breite, annähernd fünfzehnjährige Anwendungserfahrung bestätigte wiederholt eine höhere Sensitivität, Spezifität oder diagnostische Treffsicherheit im direkten intraindividuellen Vergleich zur nativen MR-Tomographie, CTArthrographie oder auch konventionellen Arthrographie. Insgesamt konnten bis Mitte 2005 über 80 direkte MR-Arthrographie Literaturstudien mit insgesamt 5868 Patienten, wovon nachweislich mindestens 1725 mit Gd-DOTA behandelt wurden, über Medline dokumentiert werden. Die Mehrzahl IX - Klinische Erfahrung und Verträglichkeit der Studien, d.h. praktisch die Hälfte davon sind am Schultergelenk realisiert worden. Die übrigen Studien verteilen sich auf alle weiteren Gelenke, wobei das Hüft-, Knie- und Handgelenk im Vordergrund stehen. Die Fragestellung der einzelnen klinischen Studien differiert sehr stark, so dass ein Zusammenfassen der Daten den Rahmen dieser Produktebroschüre sprengt. Es sei in diesem Zusammenhang auf entsprechende Übersichtsartikel zur MR-Arthrographie verwiesen [2; 8 - 22]. Als Haupterklärung für den grossen Erfolg der direkten MR-Arthrographie, trotz ihrer relativen Invasivität, dient der diagnostische Zugewinn dank signifikant höherem Kontrast zwischen der kontrastmittelerhellten Kapselflüssigkeit und den umliegenden Gewebsstrukturen sowie die damit verbundene bessere Distension der Kapsel respektive die daraus sich ergebende klarere KompartimentsAbgrenzung. Dies alles erleichtert die Bildinterpretation. Schliesslich können die Integrität der Gelenkskapsel, umliegende Strukturen, intrakavitäre Fremdkörper sowie kleine Geweberisse besser erkannt und abgegrenzt werden. Als klinischer Goldstandard dienten häufig die Arthroskopie, 52-53 die Arthrotomie oder auch die Chirurgie, welche meist im Anschluss an die radiologische Bildgebung durchgeführt wurden. Neben unterschiedlichen Gadoliniumkonzentrationen wurde in einzelnen Studien auch physiologische Kochsalzlösung mitgetestet, die allerdings nur im T2 signalintensiv aufleuchtet und keinen T1-Effekt aufweist. Die indirekte MR-Arthrographie, bei der i.v. verabreichtes Gadolinium (Normaldosis von 0,2ml/kg KG) ca. 30 Minuten nach der venösen Anwendung zu einem intraartikulärem Signalanstieg führt, wurde unseres Wissens nicht systematisch mit der direkten MR-Arthrographie verglichen. Nur in postoperativen Kniemeniskusfällen konnte eine mit der direkten MR-Arthrographie vergleichbar hohe diagnostische Wertigkeit nachgewiesen werden [1]. Es gilt die deutlichen qualitativen Unterschiede hinsichtlich Kompartimentsabgrenzung und Distension zu berücksichtigen, denn i.v. Gd wird sowohl im Gelenk als auch ausserhalb anreichern (je nach Vaskularisierung, Entzündung, Permeabilität) [2, 3]. Erfolgreicher ist diese Technik bei vorbestehendem Ödem infolge entzündlicher Erkrankungen oder Flüssigkeitsansammlungen im Gelenk. Ein weiteres wichtiges Kriterium ist die Kontrastmittelpassage ins Gelenk, die bei grossen Synovialis-Oberflächen verbessert ist. [2, 4, 5]. Der Vergleich zur nativen MR-Tomographie fällt beim Nachweis von Schulter SLAP Läsionen [6] oder der Meniskusbeurteilung [7] zu gunsten der indirekten MR-Arthrographie aus, wobei die direkte MR-Arthrographie nicht miteinbezogen wurde. Diagnostische Effizienz In der Mehrzahl der Literaturstudien erreichten die Sensitivität, Spezifität und diagnostische Treffsicherheit der direkten MR-Arthrographie für diverse Gelenkspathologien Werte von über 85 % bis 100 % (siehe Kapitel VI). Damit übertraf die direkte MR-Arthrographie im direkten Vergleich das Standard MRT, die CT- oder auch die konventionelle Arthrographie. Als Goldstandard dienten die Arthroskopie oder auch chirurgische Kontrollen. In zahlreichen Artikeln konnten zudem mittels einer direkten MR-Arthrographie zusätzliche Pathologien nachgewiesen werden. Ergänzend sei auf eine ganze Reihe von Review-Artikeln jüngeren Datums, die sich mit der MR-Arthrographie und deren diagnostischer Bedeutung in der muskuloskelettalen Bildgebung auseinandersetzen [2; 8 – 22], hingewiesen. IX - Klinische Erfahrung und Verträglichkeit Zusammengefasst ergeben sich die folgenden Vorteile der direkten MR-Arthrographie für die einzelnen Gelenke auf Basis der in der Literatur veröffentlichten Studien. Maßgeblich für die Anwendung von ARTIREM® sind ausschließlich die Informationen in der jeweils aktuellen Fachinformation. - Beurteilung der Rotatoren-Manschetten Integrität: Partialrisse oder Rupturen besserer Nachweis und Beurteilung (partiell/kompletter Riss) von Labrumläsionen Differenzierung einer Schulterinstabilität (TUBS oder AMBRI) besserer Nachweis von Supraspinatus- und Infraspinatus-Sehnen Läsionen besserer Nachweis von freien Gelenkskörpern bessere Visualisierung des Bizepsankers sowie der intraartikulären Sehne. assoziierte Diagnose von adhäsiven Kapselentzündungen (Gefrorene Schulter) - Detektion von Knorpel-Oberflächen Schäden oder Einrissen besserer Nachweis degenerativer Meniskusschäden besserer Nachweis postoperativ auftretender Meniskusrisse (bei > 25 % Resektion) besserer Nachweis freier Gelenkskörper erleichterte Darstellung synovialer Pathologien hohe Detektionsrate einer Osteochondrosis dissecans bessere Beurteilung chondromalazischer Herde - besserer Nachweis von Labrumläsionen Differenzierung einer Degeneration des Labrumstammes versus eines Abrisses Detektion und Beurteilung intraartikulärer Pathologien Knorpelbeurteilung bei fortgeschrittenen Läsionen erleichterter Nachweis von synovialen Proliferationen Zystenlokalisation - Nachweis einer Läsion des dreieckigen Fibrocartilago-Komplexes (TFCC) Defektnachweis des lunotriquetralen Ligamentes Nachweis einer Ruptur des scapholunären Ligamentes Nachweis des Lig. scapholunatis interosseus bessere Beurteilung des Knorpels Nachweis von freien Gelenkskörpern Oberes Sprungoder Fussgelenk - Nachweis loser Fremdkörper, osteochondrale Fraktur Nachweis von Knorpelläsionen besserer Nachweis eines Lig. talofibularis oder Lig. calcaneofibularis Risses Impingement-Syndrom Beurteilung eines Meniskoid-Syndroms Ellbogen - Sehnenpartialrisse: Lig. collateralis radialis und ulnaris Gelenksinnenoberflächen (Synovia- und Kapselabnormalitäten) Nachweis eines losen Fremdkörpers osteochondrale oder chondrale Defekte Knorpelschäden Schulter Knie Hüfte Hand Tabelle 8: Vorteile der direkten MR-Arthrographie 54-55 Demzufolge ist die direkte MR-Arthrographie bei einer ganzen Reihe von klinischen Symptomen oder Instabilitäten indiziert. Die Frage ihres Einsatzes hängt nicht zuletzt von der Verfügbarkeit der MR-Geräte und der vorliegenden klinischen Symptomatik des Patienten ab. Während in Frankreich, mit seiner geringen Zahl an MR-Geräten, die direkte MR-Arthrographie als erste Diagnostikmassnahme bei einer schmerzhaften Schulter oder Hüfte junger Erwachsener oder von Athleten definiert wird [2], werden in der Schweiz mit seiner relativ hohen MR-Dichte bis zu 70 % aller MR-Schulteruntersuchungen mit der direkten MR-Arthrographie untersucht. Im Rahmen einer offenen, nicht-kontrollierten, prospektiven Schweizer Multicenterstudie [23] mit den üblichen klinischen Einschluss- und Ausschlusskriterien, wurden zwei Hand-, 21 Hüft-, 16 Knie-, 3 Obersprung-, 3 Ellenbogen- und 163 Schultergelenke mit Hilfe der direkten MR-Arthrographie untersucht. Neben der vom Betrachter vor Ort klassierten diagnostischen Wertigkeit diente die Studie auch zur Bestimmung der Verträglichkeit. Die Bildqualität wurde in 81,6 % aller Fälle auf allen Sequezen als gut klassiert – während die übrigen Fälle wegen Bewegungsartefakten, Adipositas, ungenügender Patientenkooperation, pathologiebedingt oder wegen mangelhafter technischer Voraussetzungen (Spulen, Feldstärke, Sequenz) in einzelnen Pulssequenzen als mittelmässig oder schlecht beurteilt wurden. Es gilt anzumerken, dass die Bildqualität von den einzelnen Untersuchern vor Ort bei höheren Feldstärken (1,5 T) deutlich besser als bei niedrigen Feldstärken (0,25 T) bewertet wurde. In 98,5 % aller Fälle führte die direkte MR-Arthrographie aus Sicht des Untersuchers zur gesuchten Diagnose. Nur in 4 von insgesamt 208 Fällen war diese unsicher. In zwei Fällen wurde eine ungenügende intraartikuläre Kontrastierung mit zu geringem Volumen respektive zu starker Verdünnung als Begründung angegeben. Bei den restlichen zwei Fällen wurde keine Erklärung abgegeben. Auch wenn die MulticenterStudie hauptsächlich zur Überwachung der Sicherheit von ARTIREM® diente, bestätigen die Studienergebnisse die hohe diagnostische Sicherheit und damit den hohen diagnostischen Stellenwert der direkten MR-Arthrographie in einem durchschnittlichen Kollektiv. IX - Klinische Erfahrung und Verträglichkeit Die Ergebnisse stimmen mit vielen der aus der Literatur bekannten Erfahrungen überein. Eine weitere Studie wurde zur Frage der optimalen Gadoliniumkonzentration für die direkte MRArthrographie der Schulter durchgeführt. Bei der prospektiven, randomisierten Dosisfindungs-Studie [24] wurden vier unterschiedliche Gadoliniumkonzentrationen (1,25; 1,66; 2,5; 5,0 mmol/l Gd-DOTA) intraartikulär gespritzt und verglichen. In zehn Fällen wurde auch noch eine Nativuntersuchung durchgeführt. Sowohl qualitativ wie auch quantitativ wurde die Kontrastierung sowohl mit Spin Echo – (mit und ohne Fettsättigung) als auch mit T2*-gewichtete Gradienten Echo Sequenzen bewertet. Qualitativ gesehen wurde die 2,5 mmol/l Verdünnung in allen Fällen als gut beurteilt, während die übrigen und insbesondere die 1,25 millimolare signifikant schlechter abschlossen. Die quantitative Kontrast-Rausch-Messung ergab für die 2,5 mmol/l Konzentration die höchsten Kontrastwerte zwischen Muskel oder Labrum glenoidale und der kontrastierten Gelenkshöhle. Der Kontrast zu Fettstrukturen kann nur auf fettgesättigten Sequenzen oder T2-gew. Pulssequenzen bewahrt 56-57 werden. Damit bestätigen die Studienergebnisse die bereits In-Vitro gemessenen Dosis-WirkungsBeziehungen und rechtfertigen die in ARTIREM® vorliegende Konzentration von 2,5 mmol/l – (siehe hierzu auch die im Kapitel VII vorliegenden Erläuterungen). Klinische Verträglichkeit Bei mindestens 1725 der in den Literaturstudien protokollierten Patientendaten wurde die Gadotersäure (Gd-DOTA) direkt intraartikulär injiziert. Die Mehrheit erhielt die 2,5 mmol/l Konzentration, einzelne auch die 5,0 mmol/l. Die meisten Literatur-Studien wurden nicht mit dem Ziel, die Sicherheit der direkten MR-Arthrographie untersuchen zu wollen, durchgeführt. Trotzdem bestätigen durchwegs alle Studien, wenn auf dieses Thema eingegangen wird, eine ausgezeichnete, den geringen Gadoliniumdosen entsprechende klinische Verträglichkeit. Lokale Entzündungsreaktionen, Schmerzen und leichte vasovagale Reaktionen werden am häufigsten berichtet, die jedoch meist auf Grund der intraartikulären Injektion und damit verbundenen Distension auftreten und nicht dem Kontrastmittel selber zuzuschreiben sind. Der während der Punktion auftretende Schmerz kann mit Hilfe von Lokalanästhetika vermindert werden. Im Anschluss an die Untersuchung ist mit einem Dehnungsschmerz zu rechnen. Im Rahmen der umfangreichsten Untersuchung zur Sicherheit der Arthrographika [25] konnte auf 13'300 direkte MR-Arthrographien mit Gd, verabreicht zusammen mit geringen Iodkontrastmittel-Mengen, keine schwerwiegende Reaktion nachgewiesen werden. Die Autoren nehmen an, dass qualitativ gesehen die gleichen Nebenwirkungen wie in ihrer Serie von 262'000 konventionellen Arthrographien bei einer direkten MR-Arthrographie auftreten können: Synovitis mit Schmerz (1,8 %), vagale Reaktionen (1,4 %), Erbrechen (0,36 %), septische Arthritis (0,01 %), Cellulitis (0,0004 %), vaskuläre Komplikationen, Nervpulsationen. Im Rahmen der prospektiven Schweizer Multicenterstudie [23] mit 208 Patienten kam es bei zwei Patienten (= 0,97 %) zu leichten Reaktionen mit Wärme am Injektionsort sowie Übelkeit, die von den Untersuchern als vasovagal klassiert wurden. In beiden Fällen erholten sich die Patienten rasch ohne Behandlung und die Kausalität wurde nicht dem Produkt zugeschrieben. Im Rahmen der Post-Marketing-Überwachung nach über 100.000 verkauften Einheiten an verdünnten Gadotersäure-Lösungen in der Schweiz sind nur ganz vereinzelt Nebenwirkungen, die von der intraartikulären Injektion her allgemein bekannt sind, gemeldet worden (lokale Entzündungen, Schmerzen, vasovagale Reaktionen). Die lokale Infektrate mit septischer Arthritis, meist verursacht durch die intraartikuläre Injektion wird gemäss Literatur mit einer Inzidenzrate von 0,003 % bis 0,01 % angegeben [20, 25]. Die Befolgung klarer Hygienestandards und auch eine entsprechende Patientenaufklärung (weitere ärztliche Abklärung bei Schwellung oder stark zunehmenden Schmerzen) sollten das methodenbedingte Infektionsrisiko und Komplikationen deutlich vermindern helfen. Wenn auch äusserst selten, so können trotz niedriger Gadoliniumdosen respektive Iodkontrastmittelmengen verzögerte Allergiereaktionen auftreten. IX - Klinische Erfahrung und Verträglichkeit Die nach intraartikulärer Anwendung systemisch eliminierten Kontrastmittel verteilen sich nach einer Verzögerungsphase im extrazellulären Kompartiment, wobei die renale oder hepatobiliäre Belastung entsprechend der niedrigen Dosen zu vernachlässigen ist. Verschiedene Autoren sind der Frage der Patientenakzeptanz einer intraartikulären Injektion und anschliessenden MR-Untersuchung nachgegangen [26, 27] Obwohl zahlreiche Patienten einen allgemeinen Widerwillen gegenüber Nadeln und der Injektion äusserten, beurteilen die meisten die Injektion im Nachhinein als weniger problematisch als erwartet und klagen teilweise mehr über die nachfolgende MR-Untersuchung. Zusammenfassend handelt es sich bei ARTIREM® um ein äusserst gut verträgliches MR-Kontrastmittel, welches bei ordungsgemässem Einsatz unter Berücksichtigung aller Vorsichtsmassnahmen und HygieneStandards der direkten Arthrographie geringe Risiken bei hohen diagnostischen Potential birgt. 58-59 Zusammenfassung Im sich ständig ändernden Feld der Magnetresonanz-Tomograhie erweitert Guerbet seine MR-Kontrastmittel-Palette. Mit der Entwicklung von ARTIREM® bietet Guerbet ein Ready-To-UseKontrastmittel für die direkte MR-Arthrographie an, das den Radiologen und seine Zuweiser bei der täglichen Arbeit ideal unterstützt. LITERATUR Zum Geleit 1. Schulte-Altedorneburg G, Wohlgemuth W, Fischer W, Zentner J, Bohndorf K. MR arthrography: pharmacology, efficacy and safety in clinical trials. Skeletal Radiol 2003; 32:1-17 2. Hugo PC, Newberg AH, Newman JS, Wetzner SM. Complications of arthrography. Semin Muskuloskelet Radiol 1998; 2:345-48 I, II, III, IV, V - Dosierung und Verabreichung und Handelsformen / Chemische und Pharmazeutische Angaben / Pharmakokinetik / Präklinische Daten zu Sicherheit / Kontraindikationen und Vorsichtsmaßnahmen 1. Lin J, Idee JM, Port M, Diai A, Berthommier C, Robert M, Raynal I, Devoldere L, Corot C Interference of magnetic resonance imaging contrast agents with the serum calcium measurement technique using colorimetric reagents Pharm. Biomed. Anal., 1999 vol.21 p.931-943 2. Le Mignon MM, Chambon C, Warrington S, Davies R, Bonnemain B Gd-dota pharmacokinetics and tolerability after intravenous injection into healthy volunteers Invest. Radiol., 1990 vol.25 p.933-937 3. Rahmouni A; Mathieu D; Chambon C; Hernigou PH; Dao T; Havard P; Angla de MC; Mollet JJ; Vasile N Intraarticular tolerability and kinetics of gadolinium tetra-azacyclododecane tetraacetic acid. Acad. Radiol.; 1995 vol.2 p.413-417 4. Allard M, Doucet D, Kien P, Bonnemain B, Caille JM Experimental study of dota-gadolinium. Pharmacokinetics and pharmacologic properties Invest. Radiol., 1988 vol.23 suppl.1 p.271-274 5. Neiss AC, Le Mignon MM, Vitry A, Caille JM Efficacité et tolérance du Dota-Gd lors d'une enquête multicentrique européenne Résultats préliminaires sur 4169 cas Rev. Im. Med., 1991 vol.3 p.383-387 6. Oudkerk M, Sijens PE, Van Beek EJR, Kuijpers TJA Safety and efficacy of Dotarem (Gd-DOTA) versus Magnevist (Gd-DTPA) in Magnetic Resonance Imaging of the central nervous system Invest. Radiol., 1995 vol.30 n.2 p.75-78 7. Garcia J Arthrographie IRM. J. Radiol.; 2000 vol.81 p.945-952 VI-Untersuchungstechnik - IndikationenPraktisches Handling - MR-Protokolle Klinische Fallbeispiele - Fehlerquellen Direkte MR-Arthrographie der Schulter 1. Hodler J, Kursunoglu-Brahme S, Snyder SJ, et al. Rotator cuff disease: assessment with MR arthrography versus standard MR imaging in 36 patients with arthroscopic confirmation. Radiology 1992;182:431-436 2. Guntern DV, Pfirrmann CW, Schmid MR, et al. Articular cartilage lesions of the glenohumeral joint: diagnostic effectiveness of MR arthrography and prevalence in patients with subacromial 60-61 impingement syndrome. Radiology 2003;226:165-170 3. Weishaupt D, Zanetti M, Tanner A, Gerber C, Hodler J. Lesions of the reflection pulley of the long biceps tendon. MR arthrographic findings. Invest Radiol 1999;34:463-469 4. Zanetti M, Pfirrmann CW. Biceps tendon disorders: ultrasound, MR imaging and MR arthrography. Radiologe 2004;44:591-596 5. Palmer WE, Brown JH, Rosenthal DI. Rotator cuff: evaluation with fat-suppressed MR arthrography. Radiology 1993;188:683-687 6. Kwak SM, Brown RR, Trudell D, Resnick D. Glenohumeral joint: comparison of shoulder positions at MR arthrography. Radiology 1998;208:375-380 7. Cvitanic O, Tirman PF, Feller JF, Bost FW, Minter J, Carroll KW. Using abduction and external rotation of the shoulder to increase the sensitivity of MR arthrography in revealing tears of the anterior glenoid labrum. AJR Am J Roentgenol 1997;169:837-844 Direkte MR-Arthrographie des Hüftgelenks 1. Ganz R, Parvizi J, Beck M, Leunig M, Notzli H, Siebenrock KA. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop 2003:112-120 2. Abe I, Harada Y, Oinuma K, et al. Acetabular labrum: abnormal findings at MR imaging in asymptomatic hips. Radiology 2000; 216:576-581 3. Strife JL, Towbin R, Crawford A. Hip arthrography in infants and children: the inferomedial approach. Radiology 1984;152:536 4. Kilcoyne RF, Kaplan P. The lateral approach for hip arthrography. Skeletal Radiol 1992;21:239-240 5. Aliabadi P, Baker ND, Jaramillo D. Hip arthrography, aspiration, block, and bursography. Radiol Clin North Am 1998;36:673-690 6. Bellaiche L, Wybier M, Champsaur P. Arthrography of the hip. Ann Radiol (Paris) 1997;40:11-21 Direkte MR-Arthrographie des Handgelenks 1. Pfirrmann CW, Theumann NH, Chung CB, Botte MJ, Trudell DJ, Resnick D. What happens to the triangular fibrocartilage complex during pronation and supination of the forearm? Analysis of its morphology and diagnostic assessment with MR arthrography. Skeletal Radiol 2001;30:677-685 2. Brown JA, Janzen DL, Adler BD, et al. Arthrography of the contralateral, asymptomatic wrist in patients with unilateral wrist pain. Can Assoc Radiol J 1994;45:292-296 3. Yin YM, Evanoff B, Gilula LA, Pilgram TK. Evaluation of selective wrist arthrography of contralateral asymptomatic wrists for symmetric ligamentous defects. AJR Am J Roentgenol 1996;166:1067-1073 4. Pfirrmann CW, Theumann NH, Chung CB, Trudell DJ, Resnick D. The hamatolunate facet: characterization and association with cartilage lesions--magnetic resonance arthrography and anatomic correlation in cadaveric wrists. Skeletal Radiol 2002;31:451-456 5. Viegas SF, Wagner K, Patterson R, Peterson P. Medial (hamate) facet of the lunate. J Hand Surg [Am] 1990;15:564-571 6. Viegas SF. Ulnar-sided wrist pain and instability. Instr Course Lect 1998;47:215-218 7. Dautel G, Merle M. Chondral lesions of the midcarpal joint. Arthroscopy 1997;13:97-102 Direkte MR-Arthrographie des Knies 1. Applegate GR, Flannigan BD, Tolin BS, Fox JM, Del Pizzo W. MR diagnosis of recurrent tears in the knee: value of intraarticular contrast material. AJR Am J Roentgenol 1993; 161:821-825 2. Magee T, Shapiro M, Rodriguez J, Williams D. MR arthrography of postoperative knee: for which patients is it useful? Radiology 2003; 229:159-163 3. Gagliardi JA, Chung EM, Chandnani VP, et al. Detection and staging of chondromalacia patellae: relative efficacies of conventional MR imaging, MR arthrography, and CT arthrography. AJR Am J Roentgenol 1994;163:629-636 4. Brossmann J, Preidler KW, Daenen B, et al. Imaging of osseous and cartilaginous intraarticular bodies in the knee: comparison of MR imaging and MR arthrography with CT and CT arthrography in cadavers. Radiology 1996;200:509-517 5. Zanetti M, Pfirrmann CW, Schmid MR, Romero J, 62-63 Seifert B, Hodler J. Patients with suspected meniscal tears: prevalence of abnormalities seen on MRI of 100 symptomatic and 100 contralateral asymptomatic knees. AJR Am J Roentgenol 2003;181:635-641 6. Boden SD, Davis DO, Dina TS, et al. A prospective and blinded investigation of magnetic resonance imaging of the knee. Abnormal findings in asymptomatic subjects. Clin Orthop Relat Res 1992:177-185 7. Pfirrmann CW, Zanetti M, Hodler J. Joint magnetic resonance imaging: normal variants and pitfalls related to sports injury. Radiol Clin North Am 2002;40:167-180 Direkte MR-Arthrographie des Oberen Sprunggelenks (OSG) 1. Schmid MR, Pfirrmann CW, Hodler J, Vienne P, Zanetti M. Cartilage lesions in the ankle joint: comparison of MR arthrography and CT arthrography. Skeletal Radiol 2003;32:259-265 2. Kramer J, Stiglbauer R, Engel A, Prayer L, Imhof H. MR contrast arthrography (MRA) in osteochondrosis dissecans. J Comput Assist Tomogr 1992;16:254-260 3. Lee SH, Jacobson J, Trudell D, Resnick D. Ligaments of the ankle: normal anatomy with MR arthrography. J Comput Assist Tomogr 1998;22:807-813 4. Steinbach LS, Palmer WE, Schweitzer ME. Special focus session. MR arthrography. Radiographics 2002;22:1223-1246 Direkte MR-Arthrographie des Ellenbogens 1. Steinbach LS, Palmer WE, Schweitzer ME. Special focus session. MR arthrography. Radiographics 2002;22:1223-1246 2. Hill NB, Jr., Bucchieri JS, Shon F, Miller TT, Rosenwasser MP. Magnetic resonance imaging of injury to the medial collateral ligament of the elbow: a cadaver model. J Shoulder Elbow Surg 2000;9:418-422 3. Schwartz ML, al-Zahrani S, Morwessel RM, Andrews JR. Ulnar collateral ligament injury in the throwing athlete: evaluation with saline-enhanced MR arthrography. Radiology 1995;197:297-299 4. Pfirrmann CW, Zanetti M, Hodler J. Joint magnetic resonance imaging: normal variants and pitfalls related to sports injury. Radiol Clin North Am 2002;40:167-180 VII - ARTIREM® - Ideal für die direkte MR-Arthrographie dank einer Gd-Konzentration von 0,0025 mmol/ml 1. Montgomery Dd, Morrison WB, Schweitzer ME, Weishaupt D, Dougherty L: Effects of iodinated contrast and field strength on gadolinium enhancement: implications for direct MR arthrography, J. Magn Reson Imaging 2002; 15:334-43. 2. Masi JN, Newitt D, Sell Ca, Daldrup-Link, Steinbach L, Majumdar S, Link TM: Optimization of gadodiamide concentration for MR arthrography at 3T. AJR 2005; 184: 1754-61 3. Gückel C, Fröhlich JM, Laukkanen I, Nidecker A: Dosisabhängige Wertigkeit der Schulter MR-Arthrographie. SGR Jahreskongress Bern 2000 u. ESMRMB Congress Paris 2000. IX-Klinische Erfahrung und Verträglichkeit 1. White LM, Schweitzer MR, Weishaupt D, Kramer J, Davis A, Marks PH: Diagnosis of recurrent meniscal tears: prospective evaluation of conventional MR imaging, indirect MR-arthrography, and direct MR arthrography. Radiology 2002; 222:421-9. 2. Blum A, Loeuille D, Iochum S, Kohlmann R, Grignon B, Coudane H: MR-Arthrography: general principles and applications. J Radiol 2003; 84: 639-57. 3. Morrison WB: Indirect MR arthrography: concepts and controversies. Semin Musculoskelet Radiol 2005; 9:125-34. 4. Bergin D, Schweitzer ME: Indirect magnetic resonance arthrography. Skeletal Radiol 2003; 32: 551-8. 5. Vahlensieck M, Sommer T, Textor J, Pauleit D, Lang P, Genant HK, Schild HH: Indirect MR arthrography: techniques and applications. Eur Radiol 1998; 8: 232-5. 6. Herold T, Hente R, Zorger N, Finkenzeller T, Feuerbach S, Lenhart M, Paetzel C.: Indirect MR-Arthrography of the shoulder-value in the detection of SLAP lesions. RÖFO 2003, 175: 1508-14. 7. Drape JL, Thelen P, Gay-Depassier P, Silbermann O, Benacerraf R: Intraarticular diffusion of Gd-DOTA after intravenous injection in the knee: MR imaging evaluation. Radiology 1993; 188: 227-34. 8. Beltran J, Jbara M, Maimon R: Shoulder: 64-65 9. 10. 11. 12. 13. 14. 15. labrum and bicipital tendon. Top Magn Reson Imaging 2003; 14: 35-49. Cerezal L, Abascal F, Garcia-Valtuille R, Del Pinal F: Wrist MR arthrography: how, why, when. Radiol Clin North Am 2005; 43: 709-31. Chung CB, Isaza IL, Angulo M, Boucher R, Hughes T: MR arthrography of the knee: how, why, when. Radiol Clin North Am 2005; 43: 733-46. Czerny C, Oschatz E, Neuhold A, Tschauner C, Hofmann S, Kramer J: MR arthrography of the hip joint. Radiologe 2002; 42:451-6. Elentuck D. u. Palmer WE: Direct magnetic resonance arthrography. Eur Radiol. 2004 14:1956-67. Garcia J: MR arthrography. J Radiol 2000; 81:945-52. Ghebontni L, Roger B, El-khoury J, Brasseur JL, Gernier PA: MR arthrography of the hip: normal intra-articular structures and common disorders. Eur Radiol 2000; 10: 83-8. Gückel C, Nidecker A: Diagnosis of tears in rotator-cuff-injuries. Eur J Radiol 1997; 25:168-76. 16. Hodler J: Imaging methods. Ther. Umschau 1998; 55:169-74. 17. Imhof H, Nobauer-Huhmann IM, Krestan C, Gahleitner A, Sulzbacher I, Marlovits S, Trattnig S: MRI of the cartilage. Eur Radiol 2002; 12:2781-93. 18. Jbara M, Chen Q, Marten P, Morcos M. Beltran J: Shoulder MR Arthrography: how, why, when. Radiol Clin North Am 2005; 43:683-92. 19. Kramer J, Recht MP: MR arthrography of the lower extremity. Radiol Clin North Am 2002; 40: 1121-32. 20. Schulte-Altedorneburg G, Gebhard M, Wohlgemuth WA, Fischer W, Zentner J, Wegener R, Balzer T, Bohndorf K. MR arthrography: pharmacology, efficacy and safety in clinical trials. Skeletal Radiol 2003; 32:1-12. 21. Steinbach LS, Palmer WE, Schweitzer ME: Special focus session: MR arthrography. Radiographics 2002; 22:1223-46. 22. Trnka HJ, Ivanic G, Trattnig S: Arthrography of the foot and ankle. Ankle and subtalar joint. Foot Ankle Clin 2000; 5: 49-62. 23. Fröhlich JM, Bino M, Brodhage R, Fretz C, Fritschy P, Geiser D, Holm L, Hilfiker E, Pongracz L, Trabucco P, Wegmüller H: Multicenterstudie zur klinischen Wertigkeit und Verträglichkeit von Dotarem Arthro. SGR Jahreskongress Bern 2000. 24. Gückel C, Fröhlich JM, Laukkanen I, Nidecker A: Dosisabhängige Wertigkeit der Schulter MR-Arthrographie. SGR Jahreskongress Bern 2000 u. ESMRMB Congress Paris 2000. 25. Hugo PC, Newberg AH, Newman JS, Welzner SM: Complications of arthrography. Seminars in Musculoskeletal Radiology 1998; 2: 345-348. 26. Binkert CA, Zanetti M, Hodler J: Patient's assessment of discomfort during MR arthrography of the shoulder. Radiology 2001; 221: 775-8. 27. Robbins MI, Anzilotti KF, Katz LD, Lange RC: Patient perception of magnetic resonance arthrography. Skeletal Radiol. 2000; 29: 265-9. Für Deutschland: Pflichtangaben gemäß Heilmittelwerbegesetz ARTIREM® 0,0025 mmol/ml Injektionslösung in Fertigspritzen. Wirkstoff: Gadotersäure. Zusammensetzung: Der arzneilich wirksame Bestandteil ist Gadotersäure.1 ml Injektionslösung enthält 1,397 mg Gadotersäure (als Megluminsalz), entsprechend 0,0025 mmol Gadotersäure (als Megluminsalz) mit 0,39 mg Gadolinium. 20 ml Injektionslösung enthalten 27,932 mg Gadotersäure (als Megluminsalz), entsprechend 0,05 mmol Gadotersäure (als Megluminsalz) mit 7,86 mg Gadolinium. Die sonstigen Bestandteile sind: Meglumin, Wasser für Injektionszwecke, Natriumchlorid, Natriumhydroxid (E 524) und Salzsäure (E 507) zur pH-WertEinstellung. Anwendungsgebiete: Arthrographie mit Magnetresonanztomographie (MRT) für folgende Gelenke und Krankheiten: Schulter: Diagnostik von Teilrupturen der Rotatorenmanschette, Diagnostik von Abrissen des Labrum glenoidale und Verletzungen des Labrum-Bizepssehnen-Komplexes; Hüfte: Diagnostik von Labrumrupturen, freien Gelenkkörpern und Knorpelläsionen; Ellbogen: Diagnostik von Bänderrupturen; Knie: Nachweis residualer oder rekurrierender Meniskusrupturen, Diagnostik freier Gelenkkörper, Plicae synoviales und der Stabilität osteochondraler Defekte; Handgelenk: Beurteilung von Bändern und ulnokarpalen Komplexen; Knöchel: Diagnostik von Bänderschäden, Impingement-Syndrom und freien Gelenkkörpern; im allgemeinen bei allen Gelenken: Nachweis intraartikulärer osteochondraler Gelenkkörper. Gegenanzeigen: Überempfindlichkeit gegen Gadotersäure, Meglumin oder andere gadoliniumhaltige Arzneimittel. Iodhaltige Kontrastmittel dürfen nicht gleichzeitig mit ARTIREM® angewendet werden, 66-67 da sonst die Wirksamkeit von ARTIREM® reduziert werden kann (siehe „Hinweise für die Handhabung“ in der Fachinformation). Da keine klinischen Erfahrungen vorliegen, keine Anwendung bei Kindern und Jugendlichen unter 18 Jahren. Nebenwirkungen: Im untersuchten Gelenk wurden häufig (>1/100, <1/10) leichte Schmerzen sowie gelegentlich (>1/1.000, <1/100) Gelenkbeschwerden beobachtet. In seltenen Fällen wurden jedoch anaphylaktoide Reaktionen beobachtet, die sehr selten schwerwiegend und lebensbedrohlich oder mit Todesfolge sein können, insbesondere bei Patienten mit Allergieanamnese. Diese allergoiden Reaktionen können unabhängig von der angewendeten Menge und der Art der Anwendung in Form von einem oder mehreren der folgenden Symptome auftreten: Angiödem, anaphylaktischer Schock, Herz- und Kreislaufstillstand, Hypotonie, Larynxödem, Bronchospasmus, Laryngospasmus, Lungenödem, Dyspnoe, Stridor, Husten, Pruritus, Rhinitis, Niesen, Konjunktivitis, Urtikaria sowie Hautausschlag. Einige dieser Symptome können erste Anzeichen eines beginnenden anaphylaktischen Schocks sein. Spätreaktionen auf das Kontrastmittel sind möglich (siehe „Warnhinweise und Vorsichtsmaßnahmen für die Anwendung“ in der Fachinformation). Wechselwirkungen: Wechselwirkungen mit anderen Arzneimitteln wurden nicht beobachtet. Studien zu Arzneimittelwechselwirkungen wurden nicht durchgeführt. ARTIREM® sollte nicht mit anderen Verbindungen gemischt werden. Warnhinweise und Vorsichtsmaßnahmen: Ausschließlich zur intraartikulären Anwendung. Unter streng aseptischen Bedingungen injizieren. Die Injektion in infizierte Gelenke sollte vermieden werden. Es ist darauf zu achten, dass keine versehentliche extraartikuläre Injektion erfolgt. ARTIREM® darf nicht subarachnoidal (oder epidural) injiziert werden. Die in einem Untersuchungsgang nicht verbrauchte Lösung ist zu verwerfen. Wenn zur Kontrolle der Nadelposition die Verabreichung eines radiologischen Kontrastmittels notwendig ist, sollte dieses vor der Anwendung von ARTIREM®, aber nicht gleichzeitig, injiziert werden, weil sonst die Wirksamkeit von ARTIREM® vermindert sein kann. Die für MRT-Untersuchungen üblichen Sicherheitsvorkehrungen sind zu beachten, z. B. der Ausschluss von Patienten mit Herzschrittmachern, ferromagnetischen Gefäßklips, Infusionspumpen, Nervenstimulatoren, Cochlearimplantaten oder bei Verdacht auf metallische Fremdkörper im Körper, insbesondere im Auge. Die Patienten sollten während einer halben Stunde nach der Injektion unter Beobachtung bleiben. Die Untersuchung sollte unter Aufsicht Für die Schweiz: Fachinformation Verschreibungspflichtig/Apothekenpflicht Ausführliche Angaben entnehmen Sie bitte dem Arzneimittelkompendium der Schweiz Vertrieb: Guerbet AG, Winterthurerstr. 92, 8006 Zürich eines Arztes erfolgen. Wenn Überempfindlichkeitsreaktionen auftreten, muss die Zufuhr des Kontrastmittels sofort abgebrochen und - falls notwendig - eine spezifische Therapie eingeleitet werden. Um im Notfall unverzüglich Gegenmaßnahmen treffen zu können, sollten entsprechende Arzneimittel (z. B. Adrenalin und Antihistaminika), Trachealtubus und Beatmungsgerät griffbereit sein. Gelenkergüsse können die Fahrtüchtigkeit aufgrund der eingeschränkten Mobilität des Gelenkes beeinträchtigen. Weitere Hinweise, unter anderem zu Patienten, bei denen besondere Vorsicht erforderlich ist, enthält die Fachinformation. Verschreibungspflichtig. Pharmazeutischer Unternehmer: Guerbet, BP 57400, 95943 Roissy CdG Cedex, Frankreich. Örtlicher Vertreter: Guerbet GmbH, Otto-Volger-Straße 11, 65843 Sulzbach, Deutschland. (Stand: Juni 2005) Juni 2006 – B&S1500 www.guerbet.de